Le jumeau numérique en santé
Introduction
Pourquoi un jumeau numérique en santé ?
Les composantes d’un jumeau numérique idéal
L’ADN
La modélisation biologique des cellules et tissus
Le modèle 3D du corps humain
Le cerveau, les émotions
Les capteurs connectés
Le système d’information
L’intelligence artificielle
Les problèmes à résoudre
Le futur
Une nouvelle médecine
Résumé
Nous connaissons la version ludique des avatars, ces doubles virtuels de nous-mêmes que nous faisons vivre dans nos jeux préférés. Ne pourrions-nous imaginer que ces doubles deviennent nos jumeaux, non seulement avec les mêmes traits physiques mais aussi avec une physiologie identique ?
Le jumeau numérique existe déjà dans le monde des objets industriels. Il est mis à jour à partir de données en temps réel et peut lui-même exécuter toutes sortes de simulations afin d’étudier des processus divers, incluant maintenant tout ce que les outils de l’intelligence artificielle peuvent apporter.
La grande innovation qu’apporterait le jumeau numérique en santé serait, a minima, d’être le support numérique qui permettrait à toutes les parties prenantes de la santé, qu’il s’agisse du personnel hospitalier, des laboratoires de recherche, des aidants à domicile, des systèmes de prise en charge des soins, d’avoir un outil commun pour traiter chaque cas individuel avec un maximum d’efficacité.
Serge Soudoplatoff,
Expert de l’Internet, cofondateur de Sooyoos, Scanderia et Mentia.
Serge Soudoplatoff est un expert, chercheur et entrepreneur de l’Internet. Il effectue de nombreuses conférences sur les mutations induites par Internet et l’impact sur les secteurs d’activités économiques et sociales. Il a cofondé plusieurs entreprises, dont Highdeal en 2000 (vendue à SAP en 2007), Sooyoos en 2008, une agence de développement de sites applicatifs, et Scanderia en 2013, une entreprise qui développe des jeux à composante éducative. Serge investit et conseille de nombreuses start-up françaises (VastPark, KZero, Hello Mentor, Mugeco, Nuukik…).

Le numérique au secours de la santé

Prestataires de santé à domicile : les entreprises au service du virage ambulatoire

Complémentaires santé : moteur de l'innovation sanitaire

L'intelligence artificielle : l'expertise partout accessible à tous

La blockchain, ou la confiance distribuée
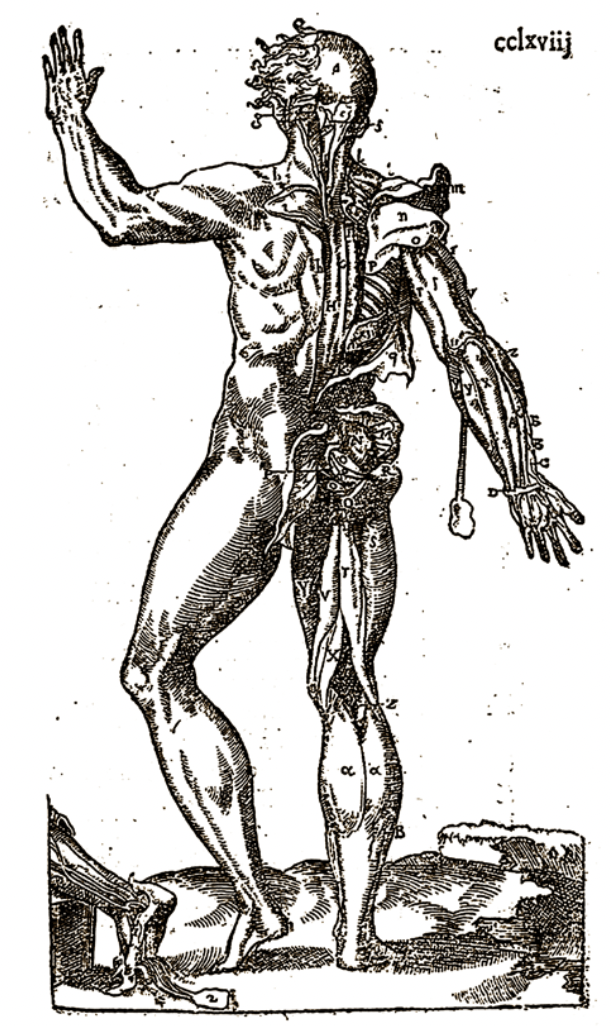
Anatomie universelle du Corps humain, composée par A. Paré Chirurgien ordinaire du Roy, 1561, Bibliothèque interuniversitaire de santé, Paris.
Introduction
Lequel a finalement été abandonné.
S. Stewart, T. S. Hansen et T. A. Carey, “Opportunities for people with disabilities in the virtual world of Second Life”, Rehabilitation Nursing, 2010.
« Modern manufacturing’s triple pay: Digital twins, analytics & IoT », sas.com, article initialement publié dans The Economist.
Ceci utilise un ensemble d’outils appelés, non sans malice, « le problème du déménageur de piano ».
Certains se souviennent de Second Life, un monde virtuel en réseau, où l’on pouvait, au travers d’un avatar en 3D personnalisé, réaliser et partager des activités variées : se promener, visiter, survoler, construire, échanger, regarder des films, visiter des musées, boire des bières (virtuelles) et profiter de bien d’autres animations.
D’autres auront vu le film de Steven Spielberg Ready Player One, qui met en scène l’utopie d’un monde virtuel parallèle, accessible via des lunettes de réalité virtuelle. Comme dans Second Life, chaque individu crée un avatar qu’il contrôle et qui interagit avec d’autres avatars. Ready Player One aurait d’ailleurs influencé le design de Meta, le monde virtuel de Facebook, créé sur les mêmes principes1 .
Un avatar est une représentation idéalisée de soi-même, sur laquelle il est possible de projeter ses désirs. Des études ont montré que les personnes handicapées trouvaient dans Second Life une manière d’exister au-delà de leur handicap2. La création d’un avatar de nous-même dans une version non plus ludique mais professionnelle pourrait alors promettre de belles réalisations dans le domaine de la santé. En nous inspirant de ce que pratique déjà le monde industriel, qui a développé depuis longtemps le concept de jumeau numérique, nous pourrions créer et bénéficier de notre jumeau numérique en santé.
Dans le monde industriel, un jumeau numérique est la représentation virtuelle d’un objet ou d’un système qui s’aligne sur son cycle de vie. Il est mis à jour à partir de données en temps réel et utilise la simulation, l’apprentissage automatique et le raisonnement pour faciliter la prise de décision. C’est un ensemble de fichiers numériques qui dupliquent la réalité, et sur lesquels des traitements sophistiqués sont appliqués.
Un jumeau numérique dépasse le simple outil de simulation : c’est un environnement virtuel, ce qui le rend considérablement plus riche à étudier. La différence entre le jumeau numérique et la simulation est en grande partie une question d’échelle. Une simulation s’inscrit généralement dans un processus particulier alors qu’un jumeau numérique peut lui-même exécuter toutes sortes de simulations afin d’étudier plusieurs processus, incluant maintenant tout ce que les outils d’intelligence artificielle (IA) apportent.
En disposant de données de meilleure qualité et constamment mises à jour, relatives à un large éventail de domaines, combinées à la puissance de calcul qui accompagne un environnement virtuel, les jumeaux numériques sont en mesure d’étudier davantage de questions à partir de points de vue bien plus nombreux que ne le permettent les simulations standards. Leur potentiel d’amélioration des produits et des processus est bien supérieur.
Le Boeing 777 est le premier avion commercial à avoir volé des millions d’heures dans le monde numérique avant de voler pour la première fois dans le monde réel. Le design de tout avion moderne commence par la fabrication d’une maquette numérique, qui contient bien sûr le modèle physique en trois dimensions (3D) de l’avion et de ses composants, mais également la logique des commandes, ses systèmes internes, etc. Ce modèle existe également dans le monde automobile. Tesla construit par exemple un jumeau numérique de chaque voiture vendue3.
Dans le monde de la construction industrielle, la plupart des plateformes de forage en mer sont associées à une modélisation 3D qui est leur jumeau numérique. Toute usine conçoit une maquette de simulation numérique avant sa construction. Cette maquette permet de simuler des procédés utiles, comme faire rentrer les éléments imposants (par exemple une turbine) dans l’usine une fois construite4. Les avantages de cette méthode sont nombreux : la construction peut commencer au tiers du design ; les maintenances, y compris préventives et évolutives, sont facilitées, la résolution des problèmes passe par une simulation dans la maquette avant d’appliquer la réponse au réel.
Il y a de plus en plus de recherches et d’entreprises publiques ou privées qui se positionnent autour de ce nouveau paradigme appliqué au corps humain. L’objectif ultime est que chaque individu possède un jumeau numérique de lui-même qui permettrait de simuler des traitements sophistiqués, permettant ensuite de choisir ceux à effectuer sur son corps vivant, comme on le pratique dans le monde des objets industriels.
Pourquoi un jumeau numérique en santé ?
Alexandra Gros, « L’image de la semaine : “Le ventre, notre deuxième cerveau” », CNRS, Le journal, 14 février 2017.
Ceci porte un nom en physique : l’ergodicité. Par exemple, un gaz est ergodique lorsque les moyennes temporelles de la vitesse de chaque molécule sont égales aux moyennes spatiales de toutes les molécules constituant le gaz à un instant donné.
Leila El-Alti, Lars Sandman et Christian Munthe, « Person Centered Care and Personalized Medicine: Irreconcilable Opposites or Potential Companions? », Health Care Analysis : HCA : journal of health philosophy and policy, 27(1), 2019, p. 45-59.
Didier Sicard, « Les perspectives de la médecine préventive et prédictive », Revue française d’administration publique, vol. n° 113, n°. 1, 2005.
Voir aesio-sante.fr, « Box des fragilités ».
Voir « Aging In Place Vs. Assisted Living », aginginplace.org, rubrique “Facts”.
Sur ce sujet, voir Alice Bouleau et Nicolas Bouzou, Prestataires de santé à domicile : les entreprises au service du virage ambulatoire, Fondation pour l’innovation politique, janvier 2022.
A. Schwartz and A. Elstein, « Clinical reasoning in medicine » in Clinical reasoning in the health professions,
third edition, Higgs, Jones, Loftus, Christensen ed., 2008, p. 223 etImproving Diagnosis in Health Care, National
Academies Press, 2015, un travail de synthèse sur les erreurs de diagnostic en médecine.
Mark L. Graber, « The incidence of diagnostic error in medicine », BMJ Quality & Safety, vol. 22, 2013.
Donald Light, « New prescription drugs: A major health risk with few offsetting advantages », Lab Dispatches,
vol. 3, 2014.
Yogesh Kumar et al., « Artificial intelligence in disease diagnosis: a systemic literature review, synthesizing framework and future research agenda », Journal of ambient intelligence and humanized computing, vol. 14.7, 2023.
Sandra Bertezene, « Hôpital : les “jumeaux numériques”, un nouvel outil de simulation », le blog du cnam, 18 novembre 2021.
David Sele, « The role of digital twins in producing a COVID-19 vaccine », Atos, 18 mai 2020.
Francesco Pilati et al., « Digital Twin of COVID-19 Mass Vaccination Centers », Sustainability, vol. 13, n°. 13, 2021.
Patrick Olivier, « Retour d’expérience sur la mise en place du Value Based Healthcare en Europe du Nord et perspectives pour la France », IVBAR France, 2019. Une excellente présentation des résultats obtenus dans d’autres pays que la France, avec une réflexion sur comment faire chez nous.
Le domaine de la santé est extrêmement complexe, dans tous les sens du terme. Le corps humain est un objet très sophistiqué. Il est le résultat, depuis son origine, d’essais-erreurs, à partir des premières molécules biologiques jusqu’à ce que nous sommes à présent, en ce début du troisième millénaire. Le cerveau à lui seul contient 86 milliards de neurones, auxquels s’ajoutent 1.000 à 10.000 synapses par neurone. Il faut lui ajouter le système nerveux digestif, qui contient environ 500 millions de neurones5. La relation entre ces « deux cerveaux » via le nerf vague est un sujet de recherche prometteur pour la compréhension des troubles psychiques ; et le lecteur comprendra maintenant pourquoi il est vraiment important de toujours bien digérer l’information.
À cette complexité physiologique s’ajoute une complexité organisationnelle. Les traditionnelles méthodes de gestion hiérarchique et les silos ne sont pas très efficaces lorsqu’il s’agit d’appréhender un individu dans son fonctionnement systémique. Le médecin de ville, l’infirmier, l’hôpital, le kinésithérapeute, l’acuponcteur, etc., œuvrent tous sur un même individu. Et pourtant, ils ne communiquent pas toujours efficacement entre eux, laissant souvent cette fonction à la charge du patient lui-même.
Il reste une troisième complexité, celle du modèle économique. La santé n’a peut-être pas de prix, mais elle a un coût. Malheureusement, c’est un système opaque : qui paye quoi est une question souvent difficile à aborder, d’autant plus que les pays ont des modèles économiques fondamentalement différents, rendant la comparaison difficile. La logique économique n’inclut pas tout ce qui contribue à la santé. Pourtant, si l’on prend la définition de la santé par l’Organisation mondiale de la santé (OMS), qui inclut les aspects de bien-être, alors passer un week-end reposant à la montagne devrait être remboursé par la Sécurité sociale.
Tous ces problèmes d’organisation sont bien connus dans d’autres industries. Le numérique est la technologie qui a permis de faire face à ces complexités, d’améliorer les processus, et donc de rendre le système plus efficace.
La grande innovation qu’apporterait le jumeau numérique en santé serait, a minima, d’être le support numérique qui permettrait à toutes les parties prenantes de la santé d’avoir une vision commune sur un même individu.
De plus, ce jumeau numérique apporterait des solutions originales à un certain nombre de défis qui se posent aujourd’hui dans le domaine de la santé, ce que nous proposons d’aborder ici :
– la médecine de précision : les outils statistiques sont prédominants dans les études de médecine. L’idéologie était que l’on pouvait appliquer à un patient ayant certaines caractéristiques une moyenne d’observations sur un ensemble de patients ayant les mêmes caractéristiques6. Les outils numériques permettent de mieux personnaliser les approches des patients : l’un des grands axes de recherche actuellement est la médecine de précision. Elle consiste à définir des champs statistiques plus étroits, avec comme finalité une médecine appropriée à chaque individu. Cette médecine personnalisée pourrait s’appuyer sur des jumeaux numériques forcément individualisés. Le jumeau numérique serait également utile pour réaliser « les soins centrés sur la personne », qui est une approche assez proche de la médecine de précision car centrée sur les soins et non sur les médicaments, mais tendant au même objectif7.
– la médecine prédictive et préventive : la philosophie médicale française est centrée sur le curatif. Or, les outils dont nous disposons actuellement permettent de faire de la médecine prédictive, et même préventive, ce qui a d’énormes intérêts, tant sanitaires que financiers, à condition de prendre les bonnes décisions8. Certains pans de la médecine ont d’ailleurs franchi le pas : médecine scolaire, universitaire, médecine du travail. Un jumeau numérique serait un support de simulation permettant de prédire une évolution d’un état de santé. Par exemple, le groupe Aésio s’est associé à l’école des Mines afin de construire un jumeau numérique qui modélise les risques de fragilisation individualisés pour chaque senior9. De plus, par sa capacité à simuler un très grand nombre de traitements différents en un temps court, il est alors facile de comparer les résultats pour finalement trouver rapidement le meilleur traitement.
– le maintien à domicile : être à l’hôpital est stressant, et coûte cher au système de santé. Les pays nordiques privilégient depuis longtemps le maintien à domicile. Cette tendance est encore plus forte dans le contexte du vieillissement : rester chez soi le plus longtemps possible est le souhait de 90% des seniors interrogés dans plusieurs enquêtes en France et en Europe10. Mais le maintien à domicile nécessite un suivi régulier et une surveillance rapprochée, surtout des patients fragiles11. Un jumeau numérique, connecté en temps réel à des capteurs, serait un excellent moyen d’effectuer le suivi nécessaire afin d’assurer des soins de qualité, et serait un facteur rassurant tant pour les soignants que pour les familles, en leur permettant de partager l’état de santé de l’être cher et surtout de bien gérer les risques graves potentiels.
– les erreurs de diagnostic : c’est un sujet très délicat, sur lequel il est difficile d’avoir des chiffres précis. Une étude suggère que les médecins se trompent dans leurs diagnostics dans 10 à 15% des cas12 ; dans 10 à 20% des autopsies il a été trouvé des causes de décès dues à des erreurs de diagnostic13. En 2014 en Europe, 200.000 personnes sont mortes à la suite de médications inadaptées14. Un jumeau numérique serait une aide précieuse au diagnostic, surtout avec sa composante intelligence artificielle (IA), qui serait un outil très performant dans ce cas de figure15.
– l’optimisation des processus hospitalier : dans le monde des entreprises, le numérique est l’un des outils fondamentaux permettant d’optimiser les processus et d’atteindre un équilibre dynamique quelles que soient les variations de l’environnement, ce qui se nomme l’homéostasie. Le corps humain en est un parfait exemple : qu’il fasse – 10°C ou + 40°C à l’extérieur, notre température interne reste constante, sauf quand nous avons de la fièvre. L’homéostasie est la condition de survie des entreprises dans un monde chaotique. Le numérique aide à atteindre l’homéostasie en fluidifiant les flux d’information, de connaissance ou d’expertise. Le numérique combat les trois principaux «mauvais» modes de management : la hiérarchie, les systèmes en silo, et les systèmes basés sur la méfiance. Pour atteindre cette homéostasie, l’hôpital doit, en sus des composants traditionnels de toute industrie, de la comptabilité aux chaînes logistiques, intégrer non seulement le travail des soignants, mais également les différentes possibilités de prise en charge médicales des pathologies qui y sont traitées. Il doit donc inclure l’individualisation du traitement des patients. Un jumeau numérique « hospitalier », modélisant à la fois les patients, l’hôpital et ses processus, permettrait une optimisation à la fois des moyens mais aussi des traitements16.
– le développement de médicaments : de la même manière, il est possible de simuler une chaîne de production de médicaments et son impact sur le corps humain. Ceci permet d’accélérer leur développement. Si la réponse thérapeutique au Covid a été aussi rapide, c’est d’ailleurs, en partie grâce à l’utilisation d’outils de simulation numérique17 et surtout à la création d’un double digital conçu par un centre de vaccination18. La crainte d’un développement trop rapide d’un vaccin devient infondée, le numérique permettant de simuler toutes les possibles évolutions dans le temps. Ceci se pratique depuis longtemps dans le monde industriel où le numérique aide à simuler le vieillissement d’un système.
– le système de santé basé sur la valeur (Value based health care) : certains pays, dont la Suède, les États-Unis ou les Pays-Bas, ont décidé de radicalement changer le modèle économique de leur système de santé. Plutôt que de se focaliser sur le volume (les soins sont comptabilisés en fonction du nombre d’actes), c’est le résultat qui est privilégié, au travers de la mesure de l’efficacité du système. Ce que l’on cherche, c’est de maximiser les résultats ramenés à des unités monétaires dépensées (euro, dollar, etc.). Cette philosophie nécessite de pouvoir mesurer non seulement le résultats des soins, mais aussi leurs coûts. Pour optimiser le ratio, il faut alors raisonner en parcours de soins, donc développer la collaboration entre les équipes médicales, et surtout disposer de données sur toutes les étapes du parcours. La mise en œuvre d’une telle politique s’est toujours montrée très bénéfique, en obtenant à la fois une réduction des problèmes de santé et en même temps une diminution des coûts. Par exemple, aux Pays-Bas, la mise en place de ce système a permis de réduire de 53% les taux de mortalité des cancers du côlon, de 20% les taux de réintervention et de 9% les coûts chirurgicaux19. Le jumeau numérique hospitalier, qui agrège toutes les données de santé, contient tous les ingrédients pour être le support du système basé sur la valeur, en intégrant en plus les coûts des traitements.
Les composantes d’un jumeau numérique idéal
Un jumeau numérique humain est plus complexe à mettre en œuvre qu’un jumeau numérique industriel. En effet, les paramètres de l’évolution du corps humain sont spécifiques à chacun d’entre nous. Ces paramètres sont liés à une génétique individuelle, la multiplicité des environnements de vie, à l’unicité de nos trajectoires de santé personnelles, ainsi qu’à la présence de certaines pathologies chroniques chez certaines personnes.
Nous proposons ici la configuration du jumeau numérique idéal, celui qui contiendrait tout ce dont nous aurions besoin. Il est clair que le chemin pour l’atteindre est très long.
Il existe sept composantes fondamentales d’un jumeau numérique.
Quatre d’entre elles concernent la modélisation du corps humain :
– l’ADN ;
– la modélisation des tissus et des cellules ;
– le modèle 3D du corps humain ;
– le cerveau et tout ce qui s’y rattache, y compris les émotions.
Une composante concerne tout ce qui est de l’ordre des évènements de la vie :
– des capteurs connectés mesurant en temps réel des évènements : accidents, maladies, évolution des paramètres physiologiques.
Enfin, il y a tout ce qui concerne les technologies numériques qui permettent d’obtenir de ce jumeau numérique :
– des bases de données contenant tous les éléments statiques et dynamiques liés à la personne ;
– des traitements à effectuer sur ces données – interrogation, simulation, partage – où l’IA joue de plus en plus un rôle fondamental.
L’ADN
Voir Genomic and Immunotherapy Medical Institute.
Voir inserm.fr, « Secret de fabrication : c’est quoi un ARN messager », 10 décembre 2020.
Edward Winstead, « Can mRNA Vaccines Help Treat Cancer », National Cancer Institute, 20 janvier 2022.
Notons que, en 2023, c’est toujours interdit en France, les kits n’étant pas considérés comme suffisamment complets. Depuis janvier 2023, les entreprises américaines ont décidé de ne plus livrer ces kits en France.
L’ADN doit figurer dans chaque jumeau numérique. Le séquençage génomique a fait d’énormes progrès depuis le début du troisième millénaire. La médecine génomique permet de réaliser des traitements de plus en plus individualisés20. Une science en pleine croissance est l’épigénétique, qui s’intéresse au lien entre l’ADN et la cellule et, conséquemment, mesure l’impact de l’environnement personnel sur les mutations génétiques. Le rôle important de l’ARN messager commence à trouver des applications, comme la création rapide de vaccins21 ou bien des traitements contre le cancer22.
Les séquençages génomiques effectués par les laboratoires de recherche ont atteint leur limite en ce qui concerne les génomes communs. La médecine de précision, à l’inverse, s’intéresse aux spécificités des individus. Les biologistes recherchent tout d’abord des variantes représentatives de groupes ethniques, les structural variants (SV), qui sont des variations sur quelques milliers de gènes. Le second niveau est les single nucleotide variants (SNV) qui sont des variations portant sur un seul nucléotide.
Le séquençage grand public est maintenant courant, effectué par des sociétés comme 23andme ou bien MyHeritage23 qui commercialisent des kits aux environ de 100$. L’entreprise américaine Predictiv commercialise des kits plus complets labellisés « Predictive DNA-Based Digital Twin » dont le prix est aux alentours de 1.000 dollars, permettant d’analyser les risques associés à plus de 22.000 maladies et de simuler la réaction de notre corps à 45 médicaments24, tout en conservant ces données (qui font donc partie du jumeau numérique) dans leur base.
La modélisation biologique des cellules et tissus
J. L. Johnson et al., « An atlas of substrate specificities for the human serine/threonine kinome », Nature, vol. 613, 2023.
Rappelons la brillante découverte de Pasteur : les molécules du vivant sont asymétriques, alors que les molécules du non vivant sont symétriques.
Shelly Fan, « DeepMind’s AlphaFold is Close to Solving One of Biology’s Greatest Challenges », Singularity hub, 15 décembre 2020.
Shelly Fan, « DeepMind’s AlphaFold is Close to Solving One of Biology’s Greatest Challenges », Singularity hub, 15 décembre 2020.
« Jumeau numérique pour soins réels : SimbiotX modélise la santé du futur », inria.fr, 11 janvier 2022.
Au-dessus de l’ADN, les éléments biologiques fondamentaux sont les briques de la construction de la vie, et doivent figurer dans le jumeau numérique. Les protéines, qui viennent d’être répertoriées dans un atlas permettant de les lier à des maladies25, sont des structures dont le modèle 3D26 est fondamental pour la compréhension de leur mécanisme, voire leur création. L’utilisation récente d’algorithmes d’intelligence artificielle permet de réaliser cette importante construction d’un modèle 3D à partir du modèle en 2D de la molécule27, ce qui permet, entre autres, le développement rapide de vaccins.
Plusieurs disciplines concourent à la compréhension des phénotypes. Elles sont regroupées sous le terme générique de leur suffixe : « omique » car intégrant la génomique (l’ADN), la transcriptomique (l’ARN), la protéomique (les protéines), la métabolomique (la biochimie). La médecine de précision a besoin de la compréhension de ces éléments pour développer une médecine orientée sur le patient.
Par exemple, le projet SimbiotX de l’Institut national de recherche en sciences et technologies du numérique (INRIA)28 modélise les tissus multicellulaires jusqu’aux organes afin de simuler la réaction potentielle à des actes chirurgicaux.
Le modèle 3D du corps humain
Avoir une représentation 3D fine du corps humain de chaque individu est déjà indispensable dans certains contextes, comme la chirurgie fine où le chirurgien peut répéter son geste sur un modèle 3D, voire effectuer l’intervention à distance. La combinaison avec des outils de réalité virtuelle et de réalité augmentée permet plus de précision et donc plus de succès dans les interventions.
La modélisation 3D des organes est le champ le plus avancé en termes de construction d’un jumeau numérique. Par exemple, Predisurge, un spin-off de l’école des Mines de Saint-Étienne, effectue des modélisations 3D pour simuler l’impact d’un implant, avec un premier test sur la chirurgie cardiovasculaire29.
Dassault Systèmes est l’entreprise la plus en pointe sur le plan mondial sur ce sujet. Profitant de sa grande expertise en modélisation 3D de bâtiments, Dassault Systèmes s’est spécialisé sur le jumeau numérique industriel30. En 2014, l’entreprise a commencé la modélisation d’organes humains en commençant par le cœur31. Lui ont succédé la modélisation du cerveau, puis celle des processus hospitaliers.
Le cerveau, les émotions
Voir FMRC académie, « Les émotions et la médecine traditionnelle chinoise ».
Fédération pour la Recherche sur le Cerveau, « Les émotions ».
Barathi Subramanian et al., “Digital Twin Model: A Real-Time Emotion Recognition System for Personalized Healthcare”, IEEE Access, 2022.
Rupesh M. Kumar et al. “Dementia Detection from Speech Using Machine Learning and Deep Learning Architectures”, Sensors (Basel, Switzerland), vol. 22, 2022.
Voir neurotwin.eu
Saul Shiffman et al. “Ecological momentary assessment”, Annual review of clinical psychology, vol. 4, 2008.
Le cerveau est-il le siège des émotions ? Les médecines alternatives, l’acuponcture en premier lieu, s’intéressent plus à une vision holistique du corps, et situent les émotions dans divers organes comprenant le cœur, les poumons, le foie, même s’il s’agit plutôt d’organes au sens fonctionnel voire symbolique que physiologique32. La médecine occidentale, au contraire, voit le cerveau comme l’organe où se produisent des réactions biologiques liées à des évènements comme la peur, la tristesse, la joie, la dépression, etc.33
Le cerveau fait l’objet de découvertes récentes remarquables et rapides, grâce à la disponibilité de méthodes d’investigations modernes comme les IRM. Les cartographies de ses zones commencent à être bien connues.
Le champ des émotions est un sujet d’exploration naissant, qui trouve dans la santé numérique des outils prometteurs. Des systèmes de détection d’émotions existent dans trois domaines : la reconnaissance faciale, la détection par la parole, et la détection par des éléments physiologiques, comme la pulsation cardiaque. Il est possible de catégoriser ces émotions, et de les intégrer dans un jumeau numérique34. Par exemple, des systèmes de détection de variations dans la parole permettent de détecter des signes précoces de maladies neurodégénératives35.
Le consortium Neurotwin, qui regroupe des universités européennes et le Massachussetts Institute of Technology (MIT), propose un jumeau numérique centré sur le cerveau, afin de détecter des risques associés comme l’épilepsie ou Alzheimer36.
La captation de l’état psychologique des personnes se fait souvent en utilisant une méthode dite «Ecological Momentary Assessment37 ». Il s’agit d’une méthode de recherche longitudinale qui demande aux personnes de décrire régulièrement leur état psychique : sentiments, pensées, comportements dans leur environnement naturel. Ces paramètres sont de plus en plus conservés dans les bases de données de santé, et doivent figurer dans un jumeau numérique.
Les capteurs connectés
Les capteurs connectés sont rentrés dans les mœurs. Que ce soit en statique, comme les balances connectées, ou en mobilité comme les montres ou les bracelets, les paramètres mesurés sont de plus en plus nombreux. Ils incluent des paramètres de base comme le poids, l’indice de masse corporelle, le nombre de pas effectués, les chutes éventuelles, mais aussi des éléments plus sophistiqués comme les pulsations cardiaques, la tension artérielle, le taux d’oxygène dans le sang, etc. S’ils ne sont pas forcément aussi précis que dans les versions hospitalières, les indications que les capteurs connectés fournissent permettent déjà un suivi de l’état de santé d’une personne.
Un jumeau numérique se doit de conserver tout l’historique de santé, y compris les activités physiques et les paramètres associés : pulsation cardiaque, taux d’oxygène dans le sang, tension artérielle, etc. Ceci permet de faire le lien entre tout problème de santé et les activités qui peuvent en être la cause, mais aussi de fournir à des systèmes d’intelligence artificielle les données nécessaires pour faire des diagnostics. Le jumeau numérique doit fournir les données dont l’IA a soif.
Le système d’information
Le jumeau numérique doit techniquement être sur un serveur, voire éventuellement sur plusieurs, à condition qu’ils soient connectés entre eux. La situation actuelle est très désordonnée. En France, le dossier médical partagé (DMP) s’est révélé être un échec. Aux États-Unis, les grands acteurs du numérique se sont mis sur le créneau. Google a créé Google Health en 2008, qui a fermé entre 2013 et 2018 par manque d’intérêt, puis qui s’est orienté vers la production de données pour l’intelligence artificielle plutôt qu’un service pour le grand public. Le partenariat Exposure Notification de Google et Apple lors de la pandémie, dont l’objectif était de tracer les mouvements des personnes afin de vérifier s’il y avait eu un contact rapproché entre elles, n’a pas été bien perçu. L’American Civil Liberties Union (ACLU) a publié un commentaire très dubitatif38. Son équivalent européen est le protocole DP-3T (Decentralized Privacy-Preserving Proximity Tracing), bien que, contrairement à Google et Apple, il ne soit pas disponible au niveau du système d’exploitation des smartphones.
Plus généralement, le concept de Electronic Health Record (EHR) s’étend dans le monde, et a vu la création de beaucoup de start-up sur ce sujet. En 2021, une étude estimait à 500 le nombre de différents EHR39, les trois premiers ayant plus de 70% du marché, selon une distribution de type Pareto. Le sujet de l’interopérabilité de ces systèmes d’information est crucial, et la Commission européenne a publié une recommandation sur un format d’échange40.
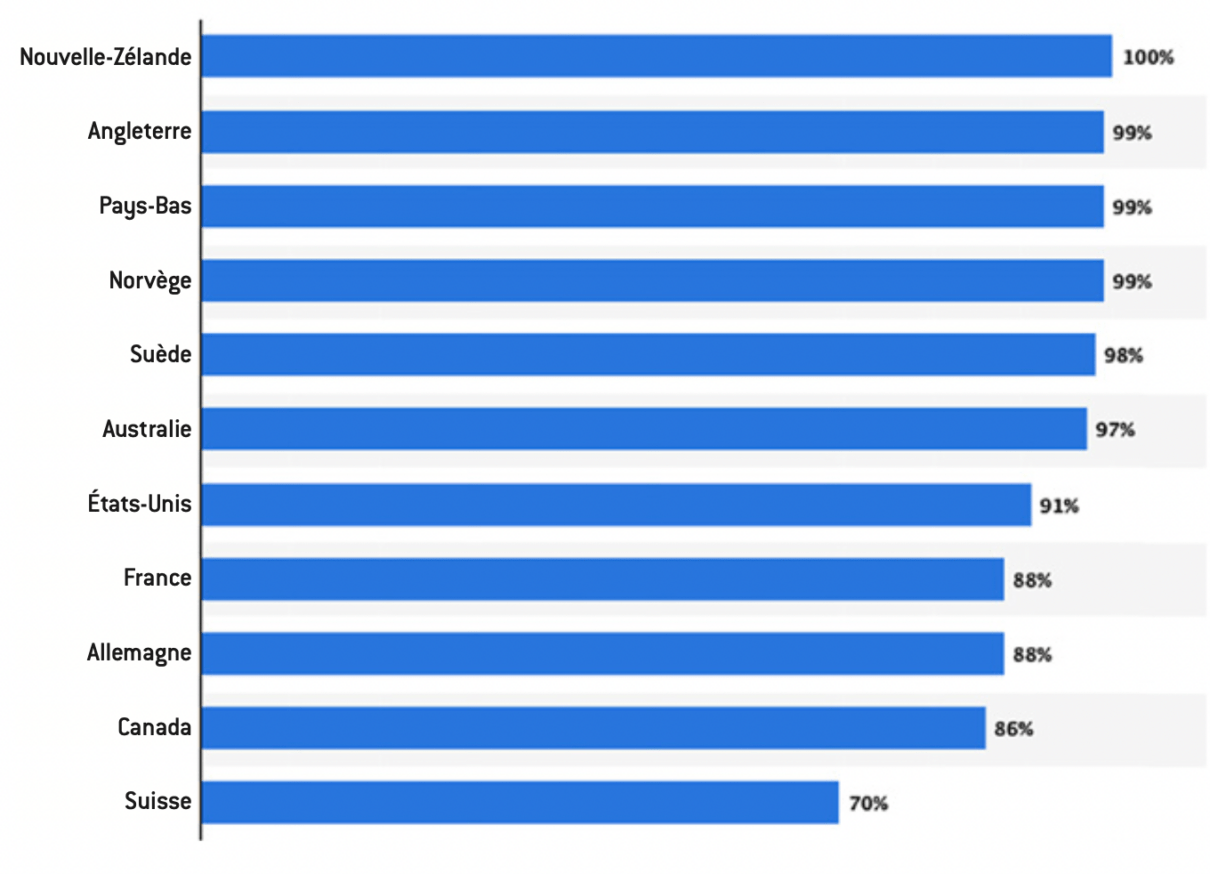
Les données de ces systèmes peuvent provenir du milieu hospitalier, mais aussi des médecins. Une statistique de 201941 place la Nouvelle-Zélande en tête, avec 100% des médecins utilisant un système de gestion numérique des dossiers des patients, la France arrivant en 8e position avec 88% des médecins.
Part des médecins généralistes utilisant des dossiers médicaux électroniques en 2019
Source :
statista.com
Serge Soudoplatoff et Yves Caseau, La blockchain ou la confiance distribuée, Fondation pour l’innovation politique, 2016. Cette capacité de distribuer la confiance répond bien au problème de la perte de confiance dans les institutions, tout en laissant la possibilité à l’institution de devenir l’opérateur de la blockchain.
Voir innohealthmagazine.com.
Patreek Sharma, “Healthcare App Development: Top Trends for 2023”, In Fitness and In Health, 28 décembre 2022.
Serge Soudoplatoff, Le numérique au secours de la santé, Fondation pour l’innovation politique, 2019.
Voir mjhs.org.
Dans toute transformation numérique, le point le plus important à résoudre est celui de la confiance. La blockchain est la solution technologique qui permet de distribuer cette confiance42. L’Estonie est le pays le plus en pointe sur l’usage de la blockchain pour les données de santé : depuis 2011, les données sont sur une blockchain, accessibles via une smart card unique pour chaque citoyen43.
Une partie du système d’information se trouve également sur nos smartphones, lorsque nous utilisons des applications de santé. On recensait en 2022 un peu plus de 40.000 applications de santé44.
Ce chiffre est largement en décroissance – en fin 2017 un rapport recensait 318.000 applications45. De toute évidence, beaucoup d’entre elles n’étaient pas très utiles voire de médiocre qualité, et ont fini par disparaître des app stores. Cette décroissance montre la maturité du marché de ces applications.
L’interconnexion de tous ces systèmes assurera la continuité des soins qui est un élément critique de la santé46. Le jumeau numérique pourrait être distribué, si l’interopérabilité fonctionne bien.
L’intelligence artificielle
Serge Soudoplatoff, L’intelligence artificielle : l’expertise partout accessible à tous, Fondation pour l’innovation politique, 2018.
Marcus Dupont-Besnard, « Nick Cave déteste la chanson écrite par ChatGPT dans le style de Nick Cave », numerama.com, 17 janvier 2023.
Pierre-Louis Desprez et Serge Soudoplatoff, « Pourquoi l’intelligence artificielle a-t-elle besoin de l’humain ? », Spirale, 2020.
En 2023, alors qu’il y a un énorme buzz atour de ChatGPT, il est nécessaire de bien comprendre ce qu’est l’intelligence artificielle, et surtout ce que cela permet, et ne permet pas47.
Une intelligence artificielle est un programme informatique destiné à résoudre des tâches comme reconnaître des objets dans des images, ou bien effectuer d’autres actions de l’ordre d’un raisonnement humain.
Pour ce faire, il y a deux catégories d’IA : celle qui suit des structures logiques, et celle qui calcule des statistiques sophistiquées. Prenons un exemple simple : comprendre une phrase écrite. La première catégorie suivra les logiques de la grammaire formelle à la mode de Chomsky, et tentera de trouver un sujet, un verbe, un complément. La deuxième catégorie comparera la phrase avec un corpus de millions de phrases qui auront été déjà classifiées, et donnera la réponse la plus probable selon des critères de classification très sophistiqués.
Aujourd’hui, la deuxième catégorie est celle qui est le plus objet de recherches. Elle nécessite néanmoins des corpus d’apprentissage énormes qui auront été proprement indexés pour que cela fonctionne. ChatGPT, par exemple, a ingurgité un corpus de 500 milliards d’éléments de langage.
La méthode se révèle puissante lorsqu’il s’agit de faire un diagnostic et qu’il existe des données. La méthode, en revanche, ne fonctionne pas dans tous les cas de figure. C’est ainsi que :
– l’IA ne sait pas faire lorsque les corpus d’apprentissage n’existent pas ou sont trop peu nombreux. Dans ce cas, rien ne remplace l’intuition humaine, que l’on pourrait définir comme « la capacité de prendre une décision avec peu de données » ;
– l’IA ne sait pas faire face à l’inattendu, à l’exceptionnel. Elle a peu de compétences dans l’art par exemple. Pour reprendre le coup de colère de Nick Cave contre ChatGPT, jamais une IA n’aura connu la perte de deux fils, et la création artistique qui s’ensuit48. Elle saura au mieux répliquer, mais pas inventer.
L’intelligence artificielle en santé est redoutablement efficace dans certains domaines où la possibilité de digérer des millions de données se révèle un atout énorme. Aujourd’hui, une IA sait beaucoup mieux analyser des radiographies parce qu’elle a ingurgité des millions d’images, ce qu’un radiologue, quelle que soit sa compétence, ne saura jamais faire. Le traitement des problèmes de peau est un autre domaine où l’IA est performante, se basant sur des analyses de nombreuses images. Tout ce qui concerne les essais cliniques est un autre champ où le besoin est d’utiliser, de créer, d’interroger de grandes bases de données, et donc d’utiliser une IA.
De fait, l’IA a essentiellement besoin de données, donc de l’être humain49.
En guise de synthèse, pour atteindre le jumeau numérique idéal, une première étape serait de mettre en œuvre plusieurs jumeaux numériques « partiels » du patient pour comprendre son état de santé, définir sa pathologie et pouvoir tester différents scénarios d’intervention. Un scénario d’intervention peut ainsi utiliser un médicament ou un dispositif médical, ou même les deux. Un jumeau numérique orienté médicament serait utilisé pour tester la molécule ou le dispositif médical. S’il s’agit d’une opération, alors un jumeau numérique modélisant le corps humain serait utilisé. Bien évidemment, tous ces jumeaux numériques se doivent d’être interopérables.
Cette technologie permettra de véritablement réaliser la médecine personnalisée : par exemple trouver le bon traitement spécifique pour un patient donné, au bon moment. Il y aura également un certain nombre de bénéfices secondaires. D’abord, le patient comprendra mieux ce qui va se produire lors de l‘intervention. Il pourra ainsi devenir acteur de sa propre santé, et la prévention sera renforcée. De plus, ces progrès permettraient aux médecins d’avoir plus de temps disponible. En effet, si le jumeau numérique teste à leur place un certain nombre de configurations réalisées autrefois « à la main », on libère du temps médical sans briser pour autant le lien avec le patient, le médecin ayant lors de la rencontre physique déjà balayé tout un ensemble d’hypothèses que le jumeau numérique aura testé à sa place. Le médecin deviendra alors un « spécialiste système » de chacun de ses patients, qu’il verra d’une part au travers de la synthèse d’un ensemble de données, mais aussi dans leur dimension psychologique. Cette vision « système » du patient permettra également une meilleure collaboration entre médecins de diverses spécialités, chacun ayant accès aux mêmes données. En contrepartie, le médecin qui refuserait d’utiliser le jumeau numérique serait alors pénalisé, n’ayant pas accès à l’aide de l’ensemble des données et des expertises autour de son patient. Ceci demande bien évidemment une formation au jumeau numérique dès les premières années de médecine à l’université.
Les problèmes à résoudre
Voir facs-idf.fr, « Dossier médical partagé. Une histoire mouvementé ». Le DMP a été initié en 2004. Atteindre 10% de la population en 17 ans n’est pas un succès. D’ailleurs, en février 2023, le DMP disparaît, au profit de « Mon espace Santé ».
Fédération bancaire française, « Les Français, leur banque, leurs attentes », Étude IFOP-FBF, 15 novembre 2022.
Ipsos, « Santé Connect’ 2018 : quelles sont les sources d’informations majeures des professionnels de santé ? », 4 juin 2018.
On en trouve en open source pour quelques dollars. Voir free3d.com et sketchfab.com.
Ray Kurtzweil, le créateur du concept de singularité, prétend que les ordinateurs auront dépassé en puissance de calcul le cerveau humain en 2050.
L’auteur de ces lignes est actuellement en train de développer un modèle de dialogue pour personnes atteintes de troubles cognitifs à un stade moyen à avancé. Sans l’OpenAI, ce ne serait pas faisable sauf à injecter des centaines de millions d’euros.
Sur ce sujet, voir libguides.com, oecd.org, et apps.who.int.
Ce ne fut pas toujours le cas. Par exemple, au début d’Internet, certains sites conservaient les mots de passe non cryptés dans leur base et lorsqu’un utilisateur l’avait oublié, on lui renvoyait son mot de passe en clair dans un email.
Arrêté du 29 novembre 2019 portant approbation d’un avenant à la convention constitutive du groupement d’intérêt public « Institut national des données de santé » portant création du groupement d’intérêt public « Plateforme des données de santé », JORF, n° 0278 du 30 novembre 2019.
Voir healthdata.gov.
Ceci est le résultat de conversations avec des professionnels américains, travaillant dans le domaine de la santé numérique. Pour eux, le principe d’avoir le choix de son système de santé est intangible. Un système de guichet unique serait inacceptable, car « ce serait du socialisme ». Le lecteur pourra rechercher sur internet « one stop shop healthcare » pour voir à quel point le sujet est à peine abordé. Parfois c’est même l’inverse, Deloitte se demande comment faire pour que l’Europe adopte le système américain.
Laure Besnier, « “Dangereuse”, “ridicule”, “gênante”… Quand la ceinture de sécurité faisait débat », Ouest-France, 5 août 2021.
Voir wikipedia.org, « controverse sur la vaccination ».
De toutes les industries, la santé est celle qui a le plus de retard en ce qui concerne l’adoption du numérique. Les nombreux progrès qui ont été réalisés ces dernières années concernent souvent des niches, sans véritable vision globale ni développements de services efficaces. L’échec du dossier médical personnalisé montre bien la difficulté de la tâche. En 2021, 10% de la population française avait un dossier dans le DMP50, alors que 95% des Français consultaient leurs comptes en banque via Internet ou le mobile51.
Il existe plusieurs raisons à ce retard, dont les principales sont :
– un modèle économique compliqué, que nous avons déjà abordé dans cette note. L’innovation n’est jamais facile lorsque les flux financiers ne sont pas clairs, lorsque le « qui paye quoi » est flou. Ajoutons à cela la psychologie bien française du « la santé n’a pas de prix » qui, pourtant, cache le fait qu’elle a un coût, et donc empêche de comptabiliser les réductions de coût que le numérique permet ;
– le rejet du numérique par une partie du corps médical. Certains médecins se plaignent que l’écran est un obstacle entre eux et le patient. Cela dit, les jeunes générations sont de plus en plus dans une logique du numérique, et ont intégré l’écran dans leur pratique52 ;
– un blocage psychologique de la population. La première idée qui vient à l’esprit est la crainte du piratage des données. Cette crainte est surestimée : 95% de la population accède à son compte en banque en ligne via un ordinateur ou un smartphone, et pourtant le piratage des données financières est un risque aussi important. Le blocage psychologique vient donc d’un autre problème : en matière de santé, la psychologie individuelle prend le pas sur la rationalité. Certaines personnes ne désirent pas savoir par avance si elles seront atteintes d’une maladie grave dans le futur. Or, la promesse fondamentale du numérique est que nous le saurons, et le jumeau numérique en est son vecteur. Résoudre ce problème passera forcément par une éducation dans les écoles. C’est un chemin long et difficile, surtout parce qu’il touche à l’intime.
Comme souvent en innovation, un retard peut devenir une opportunité, à condition qu’un plan au niveau de l’État soit structuré (le health data hub en est une des premières pierres). Pour construire ce jumeau numérique, il faut néanmoins traiter un ensemble de questions fondamentales que pose son existence.
La puissance de calcul, le stockage
Les diverses composantes d’un jumeau numérique demandent des capacités de stockage et de puissance de calcul. En termes de stockage, les chiffres par personne ne sont pas énormes. L’ADN nécessite 800 Mo de stockage. Une modélisation 3D du corps humain dépend bien sûr de la précision souhaitée, mais un modèle générique d’organe nécessite quelques Mo53. En revanche, une modélisation totale du cerveau demanderait énormément de place et surtout une grande puissance de calcul, mais nous n’en sommes pas encore à ce stade54. Du côté de l’IA, les prouesses des systèmes de conversation de type Generative Pre-trained Transformer (GPT) montrent que ce n’est pas un problème.
Validation des données
Un jumeau numérique ne peut fournir de bons résultats que si les données sur lesquelles il repose sont valides. Cela signifie un certain nombre d’éléments :
– la source est connue ;
– les données sont enregistrées lorsqu’elles sont produites ;
– les données proviennent directement de la source ; toute transformation doit être traçable et il ne faut pas changer la donnée originale ;
– la précision des données doit être connue ;
– les données doivent être lisibles par un être humain ;
– les données sont complètes, rien n’est oublié ;
– les données sont consistantes, et non contradictoires.
Le champ des essais cliniques fournit depuis longtemps les cadres conceptuels et organisationnels qui permettent la validation de ces données. Ces cadres devront être utilisés pour le jumeau numérique
Open data et propriété intellectuelle
Le modèle internet a montré à quel point l’open data est une philosophie qui amplifie l’innovation. Ceci est encore vrai en 2023 : le mouvement récent de l’OpenAI, autrement dit la mise à disposition publique d’algorithmes puissants d’intelligence artificielle, permet une énorme éclosion d’innovations multiples, qui, même si beaucoup sont encore au stade du laboratoire, sont extrêmement prometteuses55. Cette philosophie doit s’appliquer aux données de santé, avec néanmoins une précaution qui est l’anonymisation de ces données. Nous trouvons d’ailleurs déjà plusieurs centaines de bases de données en open source, qui sont surtout des données statistiques 56.
Cybersécurité
La principale raison invoquée contre la numérisation des données de santé est le risque de piratage. Malheureusement, certains hôpitaux ont récemment fait face à des intrusions de pirates. Le maillon faible de la sécurité reste toujours l’être humain, qui a une fâcheuse tendance à choisir des mots de passe simples. En 2023, même si les mots de passe sont cryptés57, les hackers ont depuis longtemps des bases de données des mots de passe les plus fréquents. Néanmoins, des normes très strictes s’appliquent déjà aux données de santé : la norme Health Insurance Portability and Accountability Act (HIPAA) aux États-Unis, la norme hébergement de données de santé (HDS) en France. Cependant, le coût élevé des hébergements HDS en France, est souvent un frein pour les start-up.
L’organisation
Le jumeau numérique est un lieu de conservation des données. Il faut donc que tous les fournisseurs acceptent de mettre la main au pot. Pour cela, il faut mettre tout le système en mode coopératif. Dans une société qui aime bien la hiérarchie et les silos, cette transformation n’est pas facile. C’est encore trop souvent le patient qui doit faire le lien entre tous les systèmes d’information.
Gouvernance et régulation
Le rôle de la confiance est fondamental. En France, l’État se pose en garant de cette confiance, et vient de créer le health data hub, qui est un Groupement d’intérêt public (GIP) regroupant 56 acteurs publics et privés de la santé58. C’est un point de départ incontournable au jumeau numérique. En Europe, le European Health Data Space lancé en 2022, se veut un organisme permettant l’accès aux mêmes soins pour tout citoyen européen, où qu’il se trouve. Aux États-Unis, le site Healhdata59 est un lieu de partage d’informations, mais plutôt pour des données cliniques qu’individuelles. La culture américaine, qui refuse le principe du guichet unique60, n’est pas propice à une concentration des données de santé individuelles.
Problème d’éthique
Les problèmes éthiques sont nombreux. Tout d’abord, à qui appartiennent les données ? La réponse varie selon les pays. Aux États-Unis, les données appartiennent plus souvent aux plateformes qu’aux individus. Par exemple ce que nous publions sur Facebook appartient à Facebook. Ensuite, le risque est grand d’avoir, d’un côté, les plus fortunés qui ont leur jumeau numérique, et les pauvres qui n’en ont pas. Dans un système complexe comme peut l’être un hôpital, comment gérer ceux qui refusent le jumeau numérique, et risquent donc de dégrader la qualité des soins ? Si un patient a le droit de ne pas connaître les problèmes futurs de santé qui risquent de se poser, le système a-t-il le devoir de le savoir pour lui ? Le rapport de l’individuel au collectif en santé n’est pas nouveau ; rappelons-nous les débats sur la ceinture de sécurité61. En 2023, le mouvement « antivax » est très actif dans le débat public via les réseaux sociaux. Remarquons tout de même qu’il existe depuis plusieurs siècles avec d’ailleurs une remarquable constance argumentaire basée sur la négation des preuves scientifiques62. La science ne fait pas bon ménage avec la croyance. Pourtant, le jumeau numérique a déjà permis de développer plus rapidement des vaccins qui, dans le futur, seront encore plus personnalisés.
À toutes ces questions s’ajoute une spécificité de notre pays. En France, la médecine curative est la norme, alors que la médecine préventive peine à trouver sa place. Le jumeau numérique, entre autres parce qu’il offre d’énormes possibilités de simulation, est un élément de prédiction très prometteur. Par conséquent, il est un énorme support de la médecine prédictive et préventive. Malheureusement, le modèle économique de la santé est basé sur la multiplication des actes. Tout le système est centré sur le traitement, pas sur la personne. Les hôpitaux sont trop souvent des variables d’ajustement de l’emploi et de l’économie, ce qui peut parfois nuire à leur capacité de restaurer la bonne santé.
Le problème principal est de décider quelle instance de confiance gèrerait notre jumeau numérique, sur quel serveur les données seraient conservées, quelle intelligence artificielle serait utilisée, quels capteurs, etc. Si l’on reprend toutes les composantes du jumeau numérique asymptotique, on constate que plusieurs acteurs sont dominants sur chaque brique :
– sur l’ADN, la maîtrise vient soit des gouvernements au travers des programmes de séquençages génétiques, soit de sociétés privées, le plus souvent américaines ;
– sur les aspects biologiques, l’industrie pharmaceutique possède beaucoup de données, et également l’expertise correspondante ;
– sur le modèle 3D du corps humain, ce sont des hôpitaux ou des entreprises privées, Dassault System en tête, qui sont en pointe ;
– sur les capteurs, ce sont des entreprises privées comme Apple, Samsung, Fitbee, etc., qui non seulement capturent les données à la source, mais qui proposent l’hébergement de ces données ;
– sur les systèmes d’information, ce sont soit des tentatives gouvernementales comme en France le DMP, soit des sociétés privées comme aux États-Unis, qui ont créé ces systèmes d’information ;
– sur le cerveau, ce sont plutôt des laboratoires universitaires qui mènent les recherches. En revanche, sur les aspects psychosociaux, on pourrait voir des réseaux sociaux tels Facebook ou Instagram comme la plus grande base de données comportementales, qui pourraient ainsi enrichir les bases de données du jumeau numérique ;
– enfin, sur les aspects intelligence artificielle, ce sont des entreprises comme IBM, Google ou OpenAI qui, ayant d’énormes quantité de données, sont pour l’instant les leaders.
Le jumeau numérique sera-t-il géré par une organisation unique, ou bien par un ensemble coopératif d’acteurs partageant les données ? Sur un sujet aussi sensible, il est difficile de faire une prédiction. Dans le modèle français, c’est l’État qui doit jouer ce rôle ; dans le modèle anglo-saxon, qui privilègie le « pragma » sur le « dogma », ce sont plutôt les entreprises privées qui offriront des services, le choix de la solution qui lui convient le mieux étant laissé à l’usager. Il reste évident que, quels que soient les acteurs, ils devront avant tout générer de la confiance. Le modèle puissant de la blockchain est le support technologique de cette confiance, et devrait être utilisé.
Le futur
Sur ce sujet, voir Serge Soudoplatoff et Yves Caseau, La blockchain, ou la confiance distribuée, Fondation pour l’innovation politique, juin 2016.
En termes mathématiques, les ordinateurs quantiques peuvent résoudre des problèmes non polynomiaux, donc le temps de calcul est fonction exponentielle du nombre de paramètres, en un temps polynomial, donc grosso modo proportionnel au nombre de paramètres. Les conséquences sont vertigineuses. Par exemple, la plupart des codes de sécurité deviennent cassables.
Nous ne sommes qu’à l’aube de nombreuses technologies. Certaines, encore en laboratoire, vont impacter les développements du jumeau numérique.
La blockchain est une technologie qui représente une vraie rupture, car en distribuant la confiance, elle résout le problème du rejet des institutions63. Développée surtout pour les cryptomonnaies, elle trouve de nombreuses applications en dehors de ce champ, comme la traçabilité de la chaîne alimentaire. Dans la santé, nous pouvons imaginer que la création du dossier numérique de santé adossé à une blockchain réalisée en Estonie fera écho dans d’autres pays. Dubaï et les Émirats arabes unis ont également lancé des projets de données de santé sur une blockchain. D’une manière générale, une blockchain donnerait aux citoyens l’assurance de la possession de leurs données, empêcherait des pirates de s’emparer et de monétiser ces données, et surtout certains États ou entreprises privées de surveiller nos faits et gestes.
L’informatique quantique est un autre secteur qui permettra de grandes avancées. Les ordinateurs quantiques sont des machines qui sont théoriquement capables d’effectuer des calculs avec une rapidité d’un niveau supérieur à tout ce qui existe actuellement64. Dans le domaine de l’intelligence artificielle, cela permettrait de réaliser énormément de calculs dans un temps raisonnable. La création de molécules de synthèse, qui demande des calculs très intensifs, pourrait se faire en quelques heures. La simulation de l’impact de nouveaux médicaments sur le jumeau numérique en serait grandement facilitée.
La médecine génétique est un troisième lieu de progrès potentiel énorme, mais qui est aussi le plus effrayant pour le grand public. Le CrispR-Cas9, qui est une manipulation au niveau des gènes, permet de faire des changements profonds, comme changer la couleur des yeux d’un embryon. On pourrait soigner beaucoup de maladies via des traitements génétiques, qui seraient d’abord effectués sur le jumeau numérique avant d’être transférés au cas réel.
Enfin, le bio engineering est un secteur dont l’impact est fortement lié au jumeau numérique : la possibilité de créer des éléments humains, comme des tissus, à partir de données numériques, ouvre la voie à une véritable médecine individualisée. La bio-ingénierie couplée au jumeau numérique apporterait la même puissance d’expression que les imprimantes 3D dans le monde industriel, surtout basés sur l’open source.
Une nouvelle médecine
On ne saurait trop mettre en avant les remarquables textes d’André Vésale, qui ont révolutionné la médecine du XVIe siècle jusqu’à nos jours.
Il ne s’agit pas ici d’émettre un jugement de valeur, mais de décrire une philosophie qui devient une forte tendance. Comme je le pose plus loin, nous arriverons probablement à intégrer médecine mécaniste et médecine humaniste.
Le jumeau numérique en santé est directement inspiré de sa version industrielle. Il en diffère grandement par sa promesse de personnalisation. Cette approche en mode « ingénierie » de la médecine, qui date de la Renaissance65, a permis d’énormes progrès dans la chirurgie. Par exemple, la modélisation du cœur en utilisant des analogies mécaniques avec les pompes a rendu possibles beaucoup d’interventions cardiaques.
Le jumeau numérique en santé va beaucoup plus loin. Il applique au corps humain des concepts qui viennent tout droit de l’industrie : la bonne santé est l’équivalent du fonctionnement normal d’un système, la mauvaise est le fonctionnement anormal ; la médecine préventive est l’équivalent de la maintenance prédictive ; tout ce qui concerne les améliorations du corps humain comme par exemple la chirurgie esthétique se nomme dans l’industrie « optimisation des performances » ; tout ce qui est de l’ordre de l’humain augmenté via l’utilisation de médicaments, d’implants, etc. est le miroir de l’ajout de nouvelles fonctionnalités66.
L’humain augmenté est un exemple typique d’ingénierie. Lorsque nous remplaçons une partie du corps par une prothèse, la tentation est alors grande d’essayer d’améliorer nos performances. Les implants neuronaux pour les aveugles en sont un exemple. Le méthylphénidate est un psychostimulant puissant utilisé dans les troubles d’attention, mais qui est aussi utilisé pour stimuler nos performances mentales.
La question qui se pose alors est celle de la normalité. En ingénierie, il est simple de définir ce que sont les paramètres normatifs d’un objet, et toute construction de l’objet doit être identique à cette norme, à quelques variations près, que l’on nomme options. Ce n’est pas le cas des individus, tout jumeau numérique est censé représenter une seule personne. Comment définir alors un état de santé qui se veut universel pour tous les individus ? Une personne déclarée saine selon la médecine traditionnelle pourrait très bien avoir son jumeau numérique très éloigné de paramètres dits « standards ». Mais alors, quand doit-on intervenir ? Surtout, la distinction entre la thérapie et l’augmentation devient plus floue ; dans les deux cas, il s’agit de changer les paramètres d’un système.
En revanche, en observant la manière dont travaille un acuponcteur, on s’aperçoit que la médecine chinoise fait une modélisation individuelle de chaque patient selon son propre schéma – les méridiens en acuponcture – et met à jour cette modélisation à chaque visite. Cette médecine construit d’une certaine manière un jumeau « analogique » de nous-même. Nous retrouvons ici un débat passionnel, que connaissent les audiophiles ou photographes, sur le numérique versus l’analogique. En Chine également, les médecins étaient payés lorsque les individus étaient en bonne santé, et ne l’étaient plus lorsqu’ils étaient malades. Quelque part, ils avaient déjà inventé la santé basée sur la valeur. Pourrions-nous construire un jumeau hybride en santé, qui combinerait le meilleur des mondes numériques et analogiques ?
Dans toute innovation de rupture, il y a toujours deux étapes. La première consiste à faire comme avant avec un nouvel outil. C’est au mieux inutile, au pire contre-performant. Ensuite, il y a une remise en cause des processus pour profiter au mieux de l’outil. Ce jumeau numérique asymptotique nous offre l’opportunité de repenser totalement ce qu’est le corps humain, en quoi il est semblable et différent d’une machine.
Capter toute la valeur du jumeau numérique en santé nécessite l’adoption de la médecine curative et préventive. Il nécessite un changement de modèle économique vers un modèle basé sur la valeur et l’obtention de résultats. Il nécessite de repenser les différents acteurs du monde de la santé, ainsi que leurs rôles, et surtout leurs relations dans une vision systémique.
Seul cet effort de refondation, que le jumeau numérique aidera, nous permettra de grandement améliorer notre système de santé.













Aucun commentaire.