Le numérique au secours de la santé
Introduction
La santé mobile (mHealth)
La grande promesse de la génomique
Les grands acteurs du numérique
Les investissements dans la santé numérique
L’intelligence artificielle et la santé
Les thérapies numériques
Le patient va-t-il prendre la main ?
Vers notre double numérique
Résumé
La technologie joue un rôle important dans bien des aspects de notre vie. Tout comme elle a révolutionné nos méthodes de communication et nos systèmes financiers, son application au domaine de la santé transforme la façon dont les soins sont dispensés. Face à l’évolution de la démographie médicale, aux inégalités territoriales d’accès aux soins, à la hausse de la prévalence des maladies chroniques ou encore au vieillissement de la population et à la prise en charge de la dépendance, les technologies numériques recèlent d’énormes ressources pour améliorer les systèmes de santé.
De la santé mobile à la génomique, en passant par l’exploitation des données issues de l’intelligence artificielle et la possible création de notre double numérique, la médecine est sur le point d’être révolutionnée. Dans cette étude, l’auteur se saisit de l’immense potentiel du numérique dans le domaine de la santé en le faisant vivre à travers les dernières innovations, dont il faut suivre le pas à l’échelle nationale.
Serge Soudoplatoff,
Expert de l’Internet, cofondateur de Sooyoos, Scanderia et Mentia.
Serge Soudoplatoff est un expert, chercheur et entrepreneur de l’Internet. Il effectue de nombreuses conférences sur les mutations induites par Internet et l’impact sur les secteurs d’activités économiques et sociales. Il a cofondé plusieurs entreprises, dont Highdeal en 2000 (vendue à SAP en 2007), Sooyoos en 2008, une agence de développement de sites applicatifs, et Scanderia en 2013, une entreprise qui développe des jeux à composante éducative. Serge investit et conseille de nombreuses start-up françaises (VastPark, KZero, Hello Mentor, Mugeco, Nuukik…).

L'intelligence artificielle en Chine : un état des lieux

L'intelligence artificielle : l'expertise partout accessible à tous

La blockchain, ou la confiance distribuée

Pour la croissance, la débureaucratisation par la confiance

Les biotechnologies en Chine : un état des lieux

Hôpital : libérer l'innovation

Les géants du numérique (1) : magnats de la finance

Les géants du numérique (2) : un frein à l'innovation ?

La transformation numérique au service de la croissance

« Éradiquer l’hépatite C en France : quelles stratégies publiques ? »
Introduction
Hillary Hoffower et Taylor Borden, « How much it costs to have a baby in every state, whether you have health insurance or don’t », businessinsider.fr, 9 décembre 2019.
Voir « The S. Health Care System: An International Perspective », The Department for Professional Employees, 2016.
Si l’on fait un rapide examen des systèmes de santé dans le monde, on s’aperçoit qu’ils sont globalement tous dans une mauvaise passe. Aux États-Unis, en 2018, le système de santé est un des meilleurs au monde mais seuls les riches peuvent vraiment en bénéficier. À San Francisco, une consultation de médecin généraliste peut coûter jusqu’à 300 dollars. Une césarienne dans l’État du Massachusetts coûte 18.461 dollars, s’il n’y a pas de complications1. Bien sûr, des assurances existent, mais la volonté de transformation de l’Obamacare par le président Trump, qui souhaite en annuler le caractère obligatoire, risque de diminuer de façon importante le nombre de personnes couvertes. Le coût global de la santé est très élevé aux États-Unis : la dépense par habitant est le double de la moyenne de l’OCDE2. Quatre facteurs concourent à cette anomalie : le coût élevé des médicaments et des équipements médicaux ; l’accroissement du nombre de maladies chroniques, notamment l’obésité et le cancer ; la complexité des systèmes de remboursement ; et, enfin, des coûts administratifs de plus en plus élevés liés à des problèmes organisationnels. Il est ainsi fréquent de devoir consulter plusieurs médecins là où un seul suffirait. Mais il y a pire : comme le montre le graphique suivant, ce coût énorme ne se traduit pas par une amélioration du système de santé de la population américaine.
Espérance de vie par rapport aux dépenses en matière de santé, 1970-2015
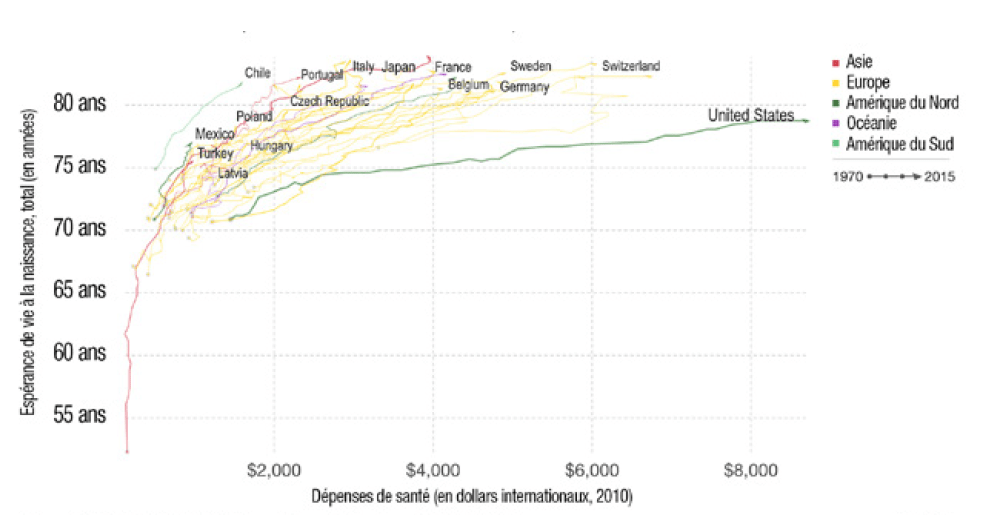
Source :
World Bank – WDI, Health Expenditure and Financing – OECDstat (2017), graphique figurant
sur le site ourworldindata.org.
Note : Le financement de la santé correspond aux dépenses de santé annuelles par habitant, et est ajusté pour tenir compte de l’inflation et des différences de niveau de prix entre les pays (mesuré en dollars internationaux, 2010).
Voir « Les 19 pays avec les meilleurs systèmes de santé au monde », businessinsider.fr, 16 février 2018. Il n’est pas surprenant que les États-Unis ne figurent pas dans ce classement.
Voir Lisa Grabl, « Primary Care Shortage Growing Across U.S. », medpagetoday.com, 24 septembre 2018.
Aux États-Unis, par exemple, les projections montrent un manque de 1 million d’accompagnants en 2026. Voir Chris Farrell et Next Avenue, « The Shortage Of Home Care Workers: Worse Than You Think », forbes.com, 18 avril 2018.
Une étude de 2013 montre ainsi que l’on meurt plus de trop manger que de faim. Voir Marie Ng, Tom Fleming, Margaret Robinson, Blake Thomson, Nicholas Graetz, Margono et al., « Global, regional, and national prevalence of overweight and obesity in children and adults during 1980–2013: a systematic analysis for the Global Burden of Disease Study 2013 », The Lancet, vol. 384, n° 9945, 30 août 2014, p. 766-781.
Patrick Negaret, De l’assurance maladie à l’assurance santé, Fondation pour l’innovation politique, février 2017. Les constats et les propositions de l’auteur sur la prévention n’ont malheureusement pas été assez partagés et repris.
L’auteur a ainsi vu en Californie, en 2000, une communauté locale se mobiliser et lever 120.000 dollars pour payer les soins d’une adolescente atteinte d’un cancer. Une forme de crowd-funding avant la lettre, phénomène que les plateformes Internet amplifient.
Serge Soudoplatoff, L’Intelligence artificielle : l’expertise partout accessible à tous, Fondation pour l’innovation politique, février 2018.
Voir Centers for Medicare & Medical Services, « What are the value-based programs? ».
Voir Centers for Medicare & Medical Services, « CMS Takes Action to Modernize Medicare Home Health », 2 juillet 2018.
Cour des comptes, « Le coût du dossier médical personnel depuis sa mise en place », communication à la commission des finances de l’Assemblée nationale, juillet 2012. Par comparaison, LinkedIn a reçu 155 millions de dollars de financement et approche les 500 millions d’utilisateurs.
Roger Collier, « National Physician Survey: EMR use at 75% », Canadian Medical Association Journal, vol. 187, n° 1, 6 janvier 2015, p. E17-E18.
En France, la bureaucratisation de la santé a conduit à un système centralisé où tend à s’installer la déresponsabilisation individuelle, personne ne sachant plus ce que coûte vraiment la santé. Aujourd’hui, il semble que pour la majorité des Français la santé « n’a pas de prix », ce qui a tendance à camoufler le fait qu’elle a un coût. Partout ailleurs dans le monde, les pays en développement n’ont pas les moyens d’offrir des systèmes de santé de qualité. Une étude datant de fin 2017 classe la qualité des systèmes de santé dans le monde : les dix premiers pays font tous partie des zones les plus développées3.
Enfin, la conjonction de plusieurs facteurs rend inquiétant le problème du vieillissement dans les pays riches : l’allongement de la durée de la vie grâce aux progrès de la médecine, une pyramide des âges qui gonfle vers le haut, le manque grandissant du nombre d’accompagnants de soin4 – problèmes que l’isolationnisme des États ne fait qu’accroître5 – et, surtout, l’expansion des maladies chroniques qui affectent énormément la population des seniors, l’obésité en premier6.
Face à ce constat, les débats publics manquent souvent de hauteur. Poser en France la question de l’efficacité du système de santé est souvent interprété comme un acte de vulgaire libéralisme mettant à bas la solidarité et voulant limiter les remboursements alors que cela pose simplement des questions sur l’efficacité de la gestion du système (peut-on faire la même chose avec moins d’argent ?), de son extension (tout le monde est-il couvert ?) et, surtout de son manque d’innovation7. Aux États-Unis, la même question conduit à un débat entre les « libéraux », qui prônent le libéralisme social et la solidarité, et les « conservateurs », qui mettent au-dessus de tout la morale judéo-chrétienne, le marché libre et la baisse des impôts, avec l’idée que l’État doit être le moins présent possible avec, en contrepartie, une énorme délégation vers le communautaire8.
Or le numérique recèle un énorme potentiel d’amélioration des systèmes de santé. Par exemple, l’intelligence artificielle (IA), qui apporte maintenant l’expertise médicale dans les pays usant de cette technologie, tout le temps et à bas coût9, possède les atouts pour résoudre le problème des déserts médicaux. Au lieu de convaincre des médecins de s’installer dans des petits villages ou bien de favoriser à tout prix la télémédecine – qui ne résout le problème du manque de temps que dans les zones rurales mais en faisant disparaître le contact physique –, il serait possible de former des personnes à une vision systémique du corps humain et à une sensibilité psychologique (en un temps à priori bien plus court que les neuf années nécessaires à former un médecin généraliste), ces personnes étant munies d’outils connectés à des systèmes de diagnostic puissants basés sur l’IA.
De plus, le ministère de la Santé américain a lancé depuis une dizaine d’années un grand programme de changement des principes de remboursement, qui vont être centrés sur l’impact sur l’utilisateur plus que sur la délivrance de soins. Cette révolution, qui se nomme value based healthcare10 (« soins basés sur le résultat »), nécessite un suivi fiable qui va inévitablement entraîner une forte demande pour des solutions numériques mobiles intégrant les diverses composantes du système de santé11. Ce processus est en cours de test dans neuf États et devrait se généraliser à l’ensemble des États-Unis en 2022. Il est fort probable que tous les payeurs privés, les compagnies d’assurance essentiellement, suivent le même mouvement.
En France, le dossier médical personnalisé (DMP) a été lancé en grande pompe en 2005, mais ne s’est ouvert au public qu’en octobre 2018, malgré une somme investie de l’ordre de 210 millions d’euros jusqu’en 2011, pour seulement 56.00012 utilisateurs à cette époque13. Par comparaison, en 2014 les trois quarts des médecins canadiens ont adopté l’usage de l’Electronic Medical Record (EMR)14. L’échec du DMP n’est clairement pas un défaut du concept, mais bien un problème d’exécution lié principalement à la combinaison d’un colbertisme high-tech très politisé avec le conservatisme d’une partie de la profession médicale. Cette situation est très classique : le numérique ne donne sa pleine puissance que lorsqu’il s’accompagne d’un changement de gouvernance. Trop souvent, les institutions font « comme avant » mais avec le numérique cela ne peut aboutir qu’à un trompe-l’œil.
Ce qui change la donne et qui fait que la santé va pouvoir vraiment bénéficier du numérique réside dans la conjonction de plusieurs éléments :
– l’explosion du nombre de smartphones connectés ;
– la disponibilité de capteurs connectés au plus près du corps humain ;
– la montée en puissance de la génomique ;
– l’accès à des instruments numériques extrêmement puissants, et disruptifs, par exemple l’IA, qui se nourrit des bases de données médicales de plus en plus fournies, ou la blockchain, qui permet de distribuer la confiance à bas coût ;
– les montants énormes investis par le capital-risque dans la santé numérique ;
– l’implication croissante des grands acteurs du numérique (GAFAM, IBM, etc.) dans le domaine de la santé.
Les deux premiers éléments sont fortement liés et forment la base de ce que l’on nomme la mHealth (« santé mobile »), qui va bien au-delà de la télémédecine. Par ailleurs, la bio-informatique est à la base de la croissance énorme de la génomique et des avancées à venir sur les traitements génétiques. Les nouvelles avancées informatiques, surtout en IA, combinées avec des bases de données, permettent maintenant d’obtenir des diagnostics de plus en plus précis. Enfin, l’injection de sommes d’argent colossales, venant surtout d’acteurs privés très importants aussi bien par les sommes apportées que par les masses de données qu’ils possèdent, va forcément avoir des retombées.
Nous ne sommes qu’au début de l’histoire. À la fin de la Renaissance, l’anatomiste André Vésale repensait totalement la physiologie et, surtout, les acquis de Galien, le grand médecin de l’époque romaine. Les médecins romains n’avaient pas le droit de disséquer des cadavres et toute la physiologie était donc basée sur l’analyse de chiens et de singes. André Vésale, lui, remit en cause cet enseignement et, surtout, changea les pratiques. Avant lui, autour des cadavres examinés dans les facultés de médecine, il y avait toujours trois personnes : celui qui découpe, le prosector, qui n’a pas le droit de parler ; celui qui montre, l’ostensor, qui ne peut que nommer mais rien de plus ; celui qui sait, le magister, qui seul peut diffuser le savoir. En 1543, Vésale fait paraître un traité d’anatomie humaine, De humani corporis fabrica, dont la gravure sur bois de la page de titre, attribuée à Titien ou à l’un de ses élèves, montre une situation différente : là où il y avait trois personnages, il n’y en a plus qu’un seul, qui découpe, nomme et analyse. La séparation du travail n’existe plus : celui qui fait est le même que celui qui sait.
Illustration de la page de titre de l’ouvrage d’André Vésale, De humanis corpori fabrica, Bâle, 1543.

Wikipedia, domaine public.
Une révolution analogue pour notre époque, serait, en France, de supprimer la distinction entre cadres et non-cadres. Nous vivons en effet aujourd’hui la même rupture : nous sommes dans une Renaissance numérique et la santé dans le monde va grandement en profiter. Néanmoins, il est nécessaire d’éviter deux pièges : d’un côté, faire comme s’il n’y avait pas de ruptures et vouloir maintenir à tout prix les méthodes du passé ; de l’autre, imaginer que le numérique, surtout au travers de l’IA, va totalement remplacer l’être humain. Depuis le début de l’humanité, l’outil est là pour aider les humains à mieux faire leur métier. Simplement, tout comme l’a fait André Vésale, il faut changer les processus, parfois en remplaçant trois individus par un seul.
La santé mobile (mHealth)
La Californie, par exemple, extrêmement favorable aux médecines alternatives, utilise très peu l’homéopathie, qui vient d’ailleurs d’être déclarée quasiment illégale par la FDA (U.S. Food and Drug Administration). Voir « All Homeopathic Products Now Illegal? », mercola.com, 30 janvier 2018.
Organisation mondiale de la santé, « Constitution de l’OMS: ses principes » [1946].
IQVIA Institute for Human Data Science, « The Growing Value of Digital Evidence and Impact on Human Health and the Healthcare System », novembre 2017, p. 1.
Lali Kesiraju et Toby Vogels, « Health & Fitness App Users Are Going the Distance with Record-High Engagement », flurrymobile.tumblr.com, 7 septembre 2017.
Voir « Most popular health and fitness apps in the United States as of May 2018, by monthly active users (in millions) », statista.com, 2018.
Vincent Lievin, « Applications de santé mobile: une économie de 7 milliards de dollars par an », medi-sphere.be, 5 décembre 2017.
Voir le site butterflynetwork.com.
Voir le site mobisante.com.
Voir le site alivecor.com.
Voir le site ihealthlabs.com.
Voir le site tueohealth.com.
Les statistiques parlent de 2 milliards de smartphones dans le monde en 2018. Les pays qui étaient peu équipés en informatique traditionnelle et en accès Internet par câble ou par fibre ont, de fait, sauté cette étape et sont allés directement vers les smartphones connectés. Internet est ainsi devenu une commodité accessible dans de nombreux endroits et à faible coût grâce à une économie basée sur la mutualisation.
La santé est un secteur suffisamment important pour que l’on y trouve beaucoup d’applications mobile. Le recensement de ces applications est difficile, non pas par manque de données, mais en raison de la difficulté à circonscrire ce qu’est la « santé numérique ». Sans tomber dans le piège de la validité des médecines alternatives, débat profondément stérile15, on constate qu’il existe énormément d’applications dans la catégorie santé dont le focus est surtout centré sur le bien-être. Leur impact commençant à être mesuré, il est légitime de les considérer comme faisant partie de la santé numérique, et ce d’autant plus que l’Organisation mondiale de la santé (OMS) stipule dans ses principes constitutifs que « la santé est un état de complet bien-être physique, mental et social et ne consiste pas seulement en une absence de maladie ou d’infirmité16 ».
Un rapport de fin 2017 recense 318.000 applications mobile dans le domaine de la santé numérique, avec une croissance de 200 nouvelles applications par jour17. Ces applications couvrent un large spectre des domaines de la santé. Beaucoup d’entre elles se situent dans le domaine du fitness et sont souvent en tête des téléchargements. Une autre étude datant de 2017 a montré une croissance de 330% de ces applications en l’espace de trois ans, ainsi qu’un fort taux d’engagement des utilisateurs : 26% utilisent ces applications plus de dix fois par semaine et 25% seulement moins d’une fois par semaine18. L’application Fitbit est ainsi utilisée par 23 millions d’utilisateurs aux États-Unis seulement19.
Si elles veulent apporter une véritable aide personnalisée, ces applications nécessitent d’avoir accès à des données de santé. Leur forte progression vient de la combinaison de capteurs corporels, de plus en plus nombreux, et de la connexion avec le cloud, qui permet des diagnostics plus fins. De plus en plus de gens ont à leur disposition des wearable devices, des objets connectés au smartphone, que l’on porte sur soi. Ces objets peuvent enregistrer des données corporelles, par exemple le rythme cardiaque, envoyer ces données aux smartphones qui peuvent les traiter en local ou bien les envoyer dans le cloud. Ces données peuvent alors être stockées dans des dossiers médicaux personnalisés, voire même être envoyés à des systèmes d’IA, permettant ainsi des diagnostics en temps réel, le smartphone communiquant à l’utilisateur un état instantané de certains paramètres de santé.
En 2018, l’entreprise Fitbit, connue pour son bracelet connecté, a racheté TwinHealth, une startup ayant développé une application focalisée sur les maladies chroniques comme le diabète ou l’hypertension. Fitbit a également investi dans Sano, une autre startup qui commercialise un patch mesurant en temps réel les niveaux de glucose relié à une application qui transforme ces données en décisions à prendre. Cela illustre ce que sera le monde de demain : des capteurs mesurant des données de santé en temps réel, soit par l’intermédiaire d’objets comme des bracelets, montres, colliers (des prototypes existent), soit par des patch connectés.
En dépit de ces exemples, en 2018, la plupart des objets connectés et des applications associées restent plutôt orientés vers le bien-être, incluant des pratiques comme le yoga ou le fitness, plutôt que vers la santé au sens médical. Les premiers domaines concernés sont le diabète, pour sa détection comme pour son traitement, l’asthme, ainsi que les maladies cardiaques et pulmonaires. La généralisation de la santé mobile ferait économiser 7 milliards de dollars par an uniquement sur ces maladies20.
La possibilité pour le patient de faire lui-même ses propres mesures va croissante. Nous connaissons tous les tensiomètres connectés, mais les possibilités sont aujourd’hui plus nombreuses. Citons par exemple Butterfly IQ21, un scanner de poche permettant de faire une échographie visible sur son smartphone. Pour l’instant, aux États-Unis, seuls les médecins peuvent se le procurer, mais, étant connecté à un cloud, rien n’empêche toute personne de se faire sa propre échographie sans avoir besoin d’aller dans un laboratoire spécialisé. MbiUS22 permet de réaliser la même chose. Ces instruments sont disponibles dans d’autres domaines : AliveCor23, qui permet de faire des électrocardiogrammes ; Smart-Gluco24, qui permet de contrôler son diabète ; ou encore Tueo-Helath25, qui permet de mieux gérer l’asthme chez les jeunes enfants en mesurant certains paramètres du sommeil.
Enfin, les possibilités de traitements des handicaps sont infinies, même si nous n’en sommes qu’aux balbutiements. Nous sommes néanmoins proches du moment où un smartphone pourra guider une personne aveugle dans la rue en lui proposant un trajet et en détectant les obstacles qui se présentent sur son chemin.
La grande promesse de la génomique
La génomique fait partie de ces domaines qui sont à la fois porteurs d’espoir et objets de crainte. Non seulement l’idée de pouvoir manipuler l’ADN peut sembler effectivement effrayante, mais la génomique ouvre la porte à la médecine de précision, et donc à la médecine prédictive, ce qui n’est pas encore vraiment accepté. La génomique et l’informatique ont toujours eu des liens très étroits, à la fois dans les schémas de pensée, et dans la nécessité de stocker énormément de données, ce qui est maintenant possible à peu de frais.
D’un côté, comprendre un tel système d’information relève plus particulièrement de la biologie. En ce sens, contrairement à la mécanique, les mêmes causes ne produisent pas toujours les mêmes effets. Comprendre le numérique doit forcément passer par une vision systémique, et le modèle de l’Internet n’a fait que renforcer ce sentiment. Le colbertisme high-tech fonctionne relativement bien pour construire des infrastructures, car il s’agit de mécanique, de planification, de long terme. Il est en revanche très mauvais lorsqu’il s’agit d’offrir des services qui favorisent l’explosion des usages, où le codesign avec l’utilisateur, les méthodes agiles et le modèle communautaire sont la clé. Ceci peut expliquer l’échec du DMP.
D’un autre côté, la génomique est avant tout affaire de manipulation d’information. Notre génome est un alphabet basé sur quatre lettres, qui forment un langage. Si la génétique s’intéresse aux mots de l’alphabet, la génomique s’intéresse au langage, à la structure et aux fonctions que peut supporter cet alphabet. Un génome humain est constitué de 3 milliards de paires ; chaque paire étant codée sur 2 bits, cela représente 800 Mo par individu, non compressé. Par comparaison, 800 Mo est la taille d’un album de musique en haute définition. Surtout, un disque dur de 4 To vaut 120 dollars (prix grand public), donc le coût du stockage d’un génome humain est, en 2018, de 2,4 centimes… La baisse des coûts de l’informatique, liée à l’augmentation de la puissance de calcul, a eu un effet de levier énorme sur la génomique : le coût du séquençage du génome a baissé plus vite que la loi de Moore. De plus, nous voyons arriver maintenant des instruments de poche qui permettent de réaliser un séquençage génomique à domicile, tel le MinION qui se connecte via un port USB à un ordinateur pour télécharger les données, pour un coût de seulement 1.000 dollars. Ceci permet de créer des laboratoires qui feront des séquençages ADN à bas coût, partout dans le monde.
Coût du séquençage de génome
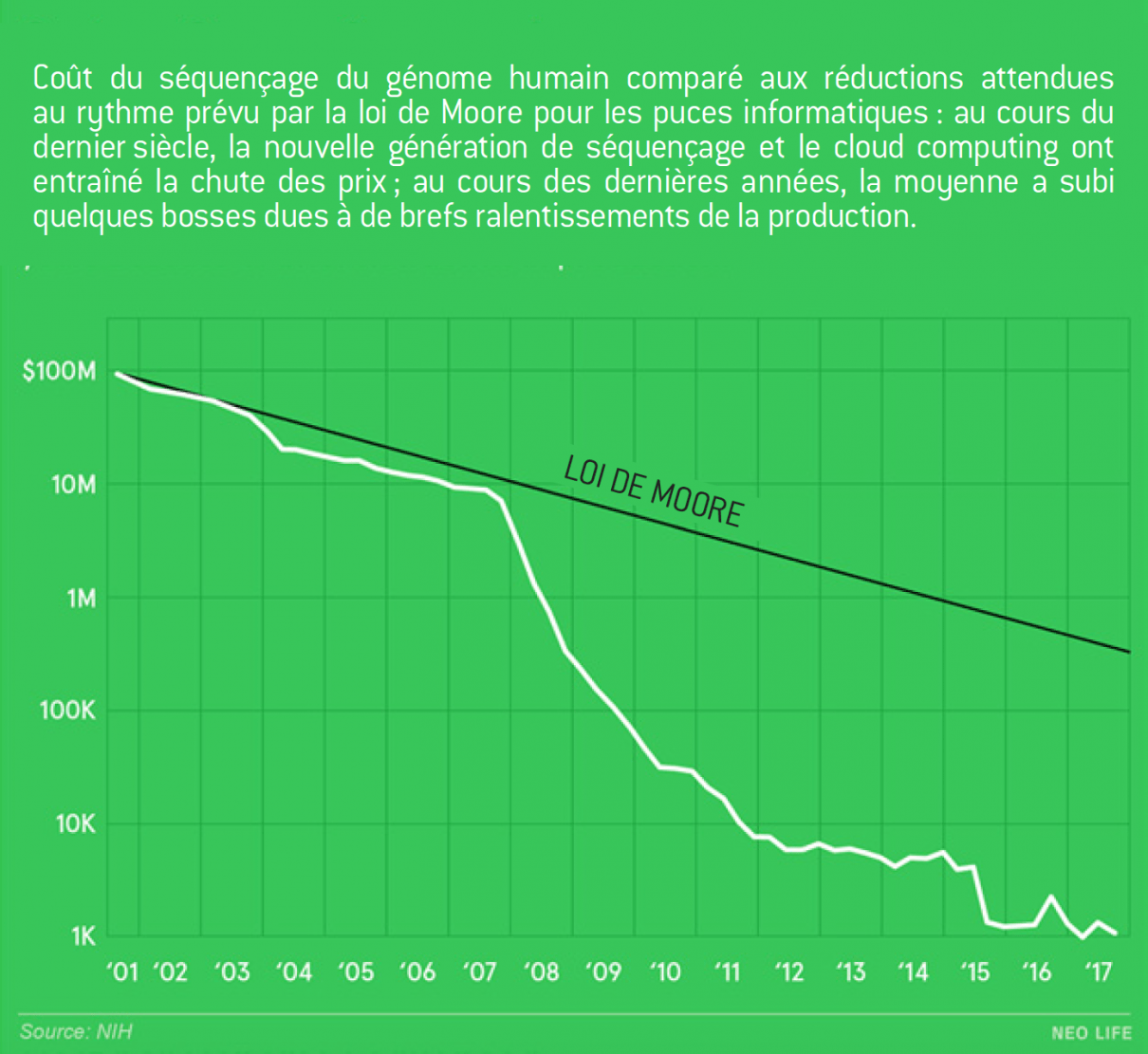
Source :
National Institute of Health.
Un centre de séquençage génomique à Pékin en 2005.

Source :
Rebecca Robbins et Kate Sheridan, « A Chinese company unveils a powerful new sequencer. But can it compete in the U.S.? », statnews.com, 25 octobre 2018.
Le MinION.

Source :
L’ergodicité est une propriété des systèmes physiques où les moyennes temporelles sont égales aux moyennes spatiales. Par exemple, dans une bonbonne de gaz, une première valeur est la moyenne de toutes les vitesses des molécules à un instant donné ; une autre valeur est la moyenne de la vitesse d’une molécule au cours du temps. Le système est ergodique lorsque les deux sont égales.
Ricki Lewis, « Clinton, Blair Stoke Debate on Gene Data », the-scientist.com, 3 avril 2000.
« Secretary of State for Health and Social Care announces ambition to sequence 5 million genomes within five years », genomicsengland.co.uk, 2 octobre 2018.
« Personalised medicine in the NHS: what will it mean? », 26 septembre 2016, nhs.uk.
Voir le site australiangenomics.org.au.
Voir le site genomicsinfo.org.au.
Université de Tartu-Institut de génomique, « Estonia Offers 100,000 Residents Free Genetic Testing Effort aims to develop personalized medicine in national healthcare Estonia », 20 mars 2018, geenivaramu.ee.
Voir Alliance pour les sciences de la vie et de la santé (Aviesan), France Médecine Génomique 2025, février 2016, et ministère des Solidarités et de la Santé, « Médecine France génomique 2025 », solidarites-sante.gouv.fr, 19 juillet 2017.
Jessica Kent, « NIH Preps National Launch of “All of Us” Precision Medicine Biobank », healthitanalytics.com, 1er février 2018.
Voir « NHGRI FY 2018 Justification of Estimates for Congressional Appropriations Committee », genome.gov, 2018.
Voir le site genomeasia100k.
Gu Liping, « China to create gigantic DNA database », ecns.cm, 31 octobre 2017.
Voir le site veritasgenetics.com.
Voir le site icarbonx.com.
Catherine Coste, « Pourquoi la médecine prédictive reste fermée aux Français », medium.com, 28 octobre 2018.
Loi n° 2004-800 du 6 août 2004 relative à la bioéthique, Journal officiel, 7 août 2004, 4-III.
Matthew Herper, « Surprise! With $60 Million Genentech Deal, 23andMe Has A Business Plan », forbes.com, 6 janvier 2015.
Yves Caseau et Serge Soudoplatoff, La Blockchain, ou la confiance distribuée, Fondation pour l’innovation politique, juin 2016.
Voir le site lunadna.com.
Voir le site nebula.org.
Voir le site dnatix.com.
Voir le site encrypgen.com.
Voir le site earthbiogenome.org.
Si la génomique est fondamentale, c’est qu’elle permet de connaître notre « logiciel » interne, et donc d’en apercevoir les bugs potentiels afin de les corriger. La génomique est importante pour guérir toute une classe de maladies, dont le cancer, mais permet aussi de traiter des déficiences cognitives, des maladies génétiques, etc.
La génomique permet aussi de faire de la médecine prédictive, même si en France, il y a toujours un débat médecine prédictive versus médecine curative, cette dernière étant privilégiée. Surtout, la génomique autorise la médecine de précision, là où les traitements deviennent propres à chaque individu au lieu d’être le résultat d’analyses statistiques. Car la médecine traditionnelle fait, sans le nommer, une hypothèse d’ergodicité26, c’est-à-dire que lorsqu’un médecin voit un patient, il utilise des résultats moyens d’une tranche de population ayant les mêmes caractéristiques pour effectuer son diagnostic, quand bien même toutes les trajectoires individuelles sont différentes.
Le séquençage total du génome humain a fait l’objet d’un programme international lancé en 1990, le Human Genome Project. Il s’agit du séquençage du tronc commun à tous les êtres humains, le séquençage de chaque individu faisant l’objet d’autres projets (voir infra). L’un des objectifs était de trouver les invariants génétiques correspondant à certains types de maladies. En parallèle de ce travail de chercheurs, une société privée, Celera Genomics, fondée par le biologiste Craig Venter, a également réalisé ce séquençage, dans l’idée de breveter certains gènes. Celera prétendait arriver au même résultat avec seulement un dixième des coûts du Human Genome Project. Mais, en 2000, le Président américain Bill Clinton et le Premier ministre britannique Tony Blair ont annoncé que le génome humain ne pourrait jamais faire l’objet de brevets, créant au passage une chute assez conséquente des valeurs boursières des industries biotech, beaucoup d’investisseurs confondant le génome, qui ne peut pas être breveté, avec certains gènes qui, comme les protéines, peuvent éventuellement l’être27. Ceci dit, Celera ayant beaucoup bénéficié de données ouvertes pour progresser dans la qualité de son séquençage, le débat reste encore ouvert.
Beaucoup d’administrations se lancent dans la constitution de bases de données individuelles de séquençage ADN. Le Royaume-Uni est le premier pays européen à avoir lancé un grand plan génomique. La première partie a séquencé 100.000 génomes de patients avec des maladies rares. En octobre 2018, le ministre de la Santé britannique a annoncé la prochaine étape : séquencer 5 millions d’individus28. Devant la crainte habituelle de confier des données génomiques à un cloud, le même ministère a lancé une campagne didactique grand public sur la médecine personnalisée29.
L’Australie suit à peu près le même chemin30 : le séquençage de 200.000 génomes, et une large campagne d’information grand public à venir31. La première mission est focalisée sur des maladies prénatales rares. L’Estonie a lancé en 2018 une initiative consistant à offrir le séquençage gratuit pour 100.000 résidents32 afin de développer la médecine personnalisée. En France, il existe un plan Médecine génomique 202533, dont l’un des objectifs est de séquencer 235.000 génomes par an à partir de 2020. Les États-Unis, sous l’impulsion de Barack Obama, ont lancé un plan de precision medicine appelé All of Us, avec constitution d’une base de données comportant 1 million de génomes. En janvier 2018, 18.000 personnes y avaient participé34. Cependant, récemment, sous l’administration Trump, le National Human Genome Research Institute (NHGRI) a vu son budget baisser de 518 à 400 millions de dollars35. D’autres pays comme le Japon, l’Islande ou l’Irlande sont en train de constituer des bases de données génétiques. L’Arabie saoudite, le Qatar et les Émirats arabes unis ont également des plans pour séquencer leur population. En Asie, le projet Genome Asia 100K36 a pour objectif de séquencer 100.000 personnes venant de pays d’Asie du Sud, du Nord et de l’Est, et couvrant plusieurs spécificités ethniques. La Chine se montre très agressive sur le plan de la génomique. La construction d’un centre pouvant séquencer jusqu’à 500.000 personnes par an a été lancée à Nanjin en 201737.
À côté de ces programmes étatiques, la génomique « grand public » est déjà disponible depuis quelques années. Des compagnies comme 23andMe ou Ancestry.com proposent de séquencer des parties du génome pour des sommes modiques. Ce ne sont pas des séquençages complets et ces entreprises n’ont pour l’instant pas le droit de révéler toutes les maladies potentielles. Néanmoins, aux États-Unis, la Food and Drug Administration (FDA) relève ces interdictions une par une. Un autre acteur américain, Veritas Genetics38, offre un séquençage complet de l’ADN, mais sur prescription médicale seulement. Cette société est installée aux États-Unis, au Canada, en Chine et en Grande-Bretagne, et s’est implantée récemment en Espagne. Elle vient de signer un partenariat avec Genomenon, une entreprise spécialisée dans l’IA au service de l’interprétation du génome. Leur objectif est de descendre au-dessous des 1.000 dollars pour un séquençage complet du génome.
Enfin, il faut regarder de très près ce que fait iCarbonx39, une entreprise chinoise de génomique fondée par Jun Wang, ancien CEO de l’Institut de génomique de Pékin. Cette société agrège des données dans le but d’offrir aux patients des meilleures solutions de santé. Son nom est une combinaison du « i » de Internet, du mot « carbone », élément fondamental de la vie et du X pour rappeler l’intelligence artificielle. Fondée en 2015, elle a levé 200 millions de dollars, pour une valeur aujourd’hui estimée à plus d’un milliard de dollars.
En France, il y a une énorme ambiguïté sur la possibilité de faire séquencer son génome par de telles sociétés40. La loi bioéthique de 2004 modifie ainsi l’article 226-25 du Code pénal de cette façon : « Le fait de procéder à l’examen des caractéristiques génétiques d’une personne à des fins autres que médicales ou de recherche scientifique, ou à des fins médicales ou de recherche scientifique, sans avoir recueilli préalablement son consentement dans les conditions prévues par l’article 16-10 du code civil, est puni d’un an d’emprisonnement et de 15.000 EUR d’amende41. » On peut penser qu’une personne qui fait le geste de connaître son propre génome est consentante, la virgule du texte impliquant que ce consentement s’applique à la fois à des fins médicales et non médicales. Ceci dit, même si les autorités françaises voulaient renforcer l’interdiction, cela risquerait de n’être qu’une « e-ligne Maginot » de plus.
Lorsque le phénomène de séquençage sera devenu commun, l’autre vrai risque est de voir se répéter un effet GAFAM, c’est-à-dire un effet de méfiance qui concernerait cette fois non plus les données sociologiques (ce qu’on achète) ou émotionnelles (ce qu’on aime), fournies gratuitement et abondamment, mais bien l’ADN des utilisateurs, que ceux-ci paient pour obtenir. Ces entreprises accumulent en effet un trésor : les données génétiques de toute une population. Rien ne les empêche de les revendre à des laboratoires pharmaceutiques ou bien de les donner à des chercheurs universitaires, ce qu’elles font également. Genentech, un des pionniers de la biotechnologie, a ainsi passé un contrat de 60 millions de dollars en 2015 avec 23andMe pour avoir accès à des données de patients atteints de la maladie de Parkinson42. Une solution à ce problème passe par des places de marché où la confiance s’installera, basées sur une technologie supportant la confiance communautaire : la blockchain43. Plusieurs startups sont positionnées sur ce créneau : LunaDNA44, créée par des vétérans de la génomique ; Nebula Genomics45, qui offre des crypto currencies en échange de votre séquençage ADN ; Zenome46, en Russie ; DNAtix47, en Israël ; Shivom, aux Etats-Unis48 ; ou encore EncrypGen49, une plateforme conçue comme un marché de transactions où des tokens (« jetons ») font office de monnaie d’échange entre acheteurs et vendeurs de données ADN. Ces structures ont toutes un point commun : le patient est propriétaire de ses informations et peut choisir de les donner ou de les vendre à qui il souhaite (centre de recherche scientifique, hôpital, laboratoire…).
Enfin, signalons un autre projet grandiose : le Earth Biogenome Project, qui a pour objectif de faire le séquençage génomique de tout le vivant qui contient des cellules eucaryotes sur la Terre (animaux, plantes, champignons) en moins de dix ans50. Des centres de recherche du monde entier participent à ce programme.
Les grands acteurs du numérique
Voir « Digital Health Market Size to Reach $223.7 billion by 2023: P&S Intelligence », globenewswire.com, 2 octobre 2018.
L’importance du marché de la santé numérique, estimé à 223,7 milliards de dollars en 202351, ne pouvait pas laisser indifférents les géants du numérique que sont Amazon, Apple et Google.
Paul La Monica, « Amazon buys online pharmacy PillPack », cnn.com, 28 juillet 2018.
Fin 2017, 11% des foyers américains étaient équipés d’Alexa, 4% de Google. Voir NPR/Edison Research, The Smart Audio Report, 2018.
Voir « And our winner is… Sugarpod by Wellpepper! », alexadiabeteschallenge.com, 16 octobre 2017.
Nicky Lineaweaver, « Digital Health Briefing: Amazon is building a health team for Alexa a HLTH conference roundup a Job-search app for healthcare adds full-time positions », businessinsider.fr, 14 mai 2018.
Amazon
En rachetant PillBack52 , Amazon est devenu distributeur de produits pharmaceutiques. En parallèle, le géant du net s’est posé la question d’être hébergeur de données de santé et a recherché comment son interface vocale Alexa pourrait concurrencer directement le moteur de recherche Google. Alexa n’en est qu’au début de son histoire53, mais sa progression a été de 50% dans les trois premiers mois de 2018. Très clairement, Amazon souhaite faire d’Alexa l’entrée principale concernant les problèmes de santé. En 2017, la firme a créé l’Alexa Diabetes Challenge (« challenge Alexa pour le diabète ») en partenariat avec Merck. Le gagnant, Sugarpod54, propose un suivi des activités des patients atteints de diabète type 2. En octobre 2018, Amazon vient de déposer un brevet pour un système de détection de problèmes physiques ou émotionnels au travers de la voix. L’idée est que l’enceinte intelligente Echo, lorsque l’occupant d’une maison parle, détecte si celui-ci a des problèmes physiques potentiels. Enfin, des applications comme KidsMD, développée par le Boston Children’s Hospital, ou Mayo Clinic First Aid, donnent des conseils de santé générale ou de médication.
On perçoit que la stratégie d’Amazon s’exprime pour l’instant sur plusieurs axes, avec un fort focus sur Alexa avec la création, en 2018, d’une division santé55, mais également sur la possibilité de vendre des médicaments au grand public via son site Web ou des drugstores de sa chaîne WholeFoods, et également aux hôpitaux, fort de son expérience en logistique.
Amazon a mené un partenariat intéressant avec JPMorgan Chase pour offrir une assurance de qualité à ses propres employés. Enfin, la firme a un projet secret, nommé 1492, dont on sait peu de choses si ce n’est qu’a été placé à sa tête l’ancien Chief Health Informatics Officer de la FDA, le docteur Tareq Kass Hout, spécialiste, entre autres, de la médecine de précision.
Le calendrier des innovations d’Amazon dans le domaine de la santé
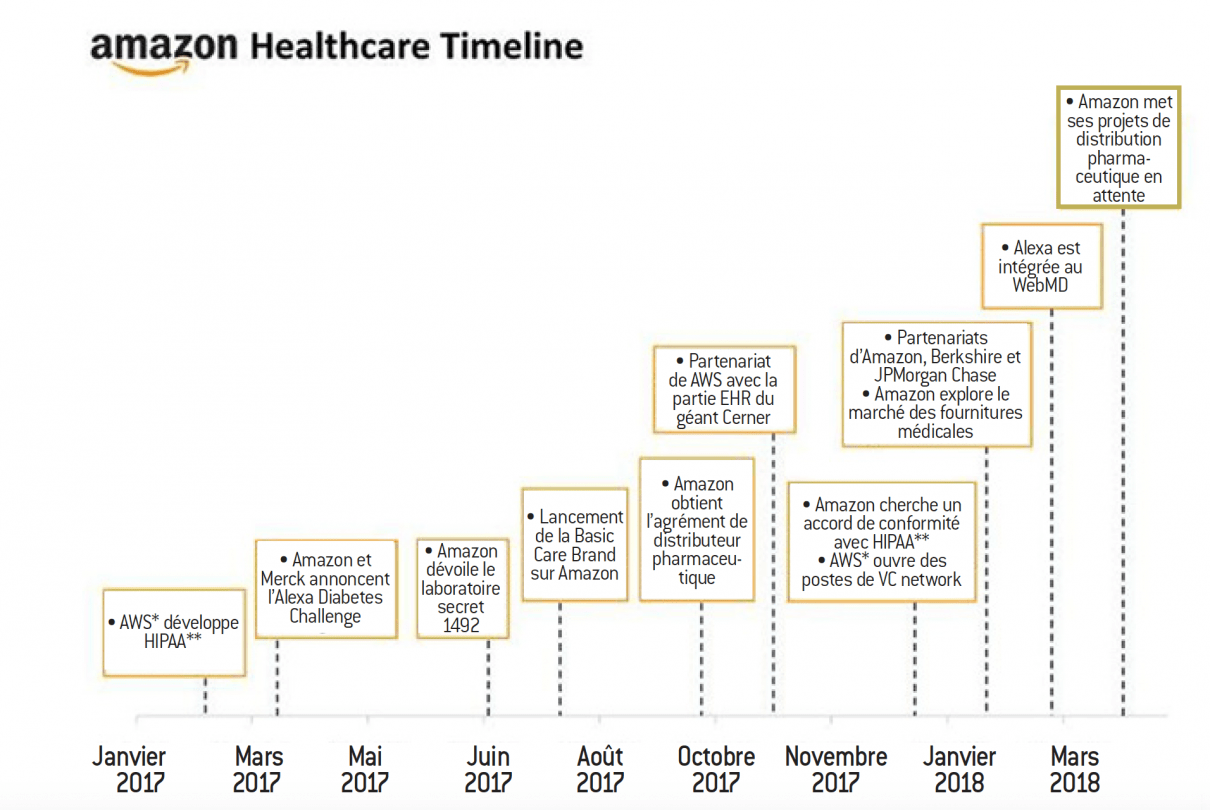
Source :
Amazon, CNBC, Reuters, The Wall Street Journal, 2018.
* AWS : Amazon Web Services (équivalent du DMP)
** HIPAA : Health Insurance Portability and Accountability Act
*** EHR : Electronic Health Record
Voir Scott Maier, « Smartwatch Effective in Detecting Atrial Fibrillation », ucsf.edu, 21 mars 2018.
Sarah Perez, « Apple to lauch its own ‘digital health’ features in iOS 12, says report », techcrunch.com, mars 2018.
Voir « Apple announces effortless solution bringing health records to iPhone », apple.com, 24 janvier 2018.
Voir la section Research kit sur le site apple.com.
Apple
Apple a depuis longtemps intégré l’acquisition de données de santé dans son iPhone, en profitant de la disponibilité dans le smartphone d’un GPS et d’un accéléromètre. Des paramètres comme le nombre de pas parcourus ou le nombre d’étages montés sont automatiquement enregistrés. Apple est également très important dans le champ des applications connectées. En sus de l’iPhone, l’Apple Watch est également utilisée pour capter des données et, depuis janvier 2018, elle permet de faire des mesures cardiaques. Une étude de l’université de Californie a montré qu’un système d’IA connecté à la montre permettrait de détecter des crises cardiaques56.
Toutes ces applications envoient des données qui constituent ainsi un tableau de bord de la santé individuelle pour l’utilisateur. Depuis iOS 12, Apple a franchi un pas en donnant des conseils à l’utilisateur sur la quantité de temps passé devant l’écran, essentiellement pour répondre à l’accusation selon laquelle ses produits rendraient dépendants57. Le partenariat d’Apple avec la startup Health Gorilla est la clé de voûte de sa stratégie. Cette startup est en effet un agrégateur de données de santé qui permet aux médecins d’accéder avec simplicité depuis leur smartphone à ces données venant de diverses sources, des DMP par exemple58.
Apple met également à disposition des développeurs d’applications dans le domaine de la santé des kits d’intégration à ses smartphones, le ResearchKit et le CareKit59. Ce cadre technique permet de faire communiquer toute application avec la partie santé du smartphone, avec iCloud, et aussi de fournir des données à des chercheurs en vue d’études cliniques.
Apple couvre maintenant un spectre complet allant du bien-être à la santé, comprenant la captation de données à l’IA et au cloud et l’affichage de ces données de santé. En y ajoutant sa capacité à délivrer des expériences très bien pensées pour les utilisateurs, on peut imaginer que ce n’est qu’un début.
Voir le site hioscar.com.
Voir le site doctorondemand.com.
Voir le site flatiron.com.
Voir le site freenome.com.
Voir le site verily.com.
Google investit énormément dans les technologies de la santé, via GV (anciennement Google Ventures), qui a investi dans une soixantaine d’entreprises de la HealthTech, dont beaucoup travaillent dans le domaine de la biologie et du numérique, y compris 23andMe ; Oscar60, qui se veut l’entreprise disruptive du système d’assurance ; Doctor on Demand61, qui offre des solutions de télémédecine ; Flatiron62, une plateforme offrant des services aux personnes atteintes de cancer, et Freenome63, une entreprise qui construit un système de détection des cancers en utilisant l’IA et qui a également reçu un investissement de Verily64, une filiale directe d’Alphabet, la maison mère de Google. Verily regroupe des équipes pluridisciplinaires comprenant des médecins, des biologistes, des ingénieurs et des philosophes, pour faire de la médecine de précision. Verily est producteur à la fois de hardware et de software, et a reçu à ce jour 800 millions de dollars d’investissement.
Les investissements d’Alphabet dans la santé
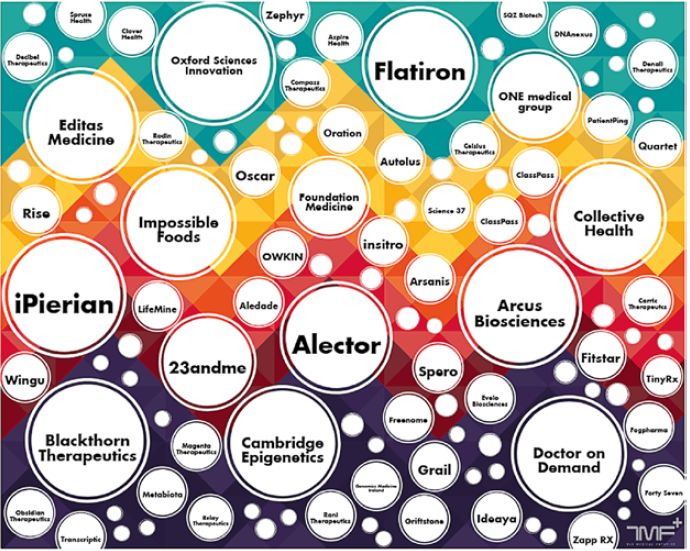
Voir « Tech Industry Looks to Improve Healthcare Through Cloud Technology », itic.org, 13 août 2018.
Voir la section Human Cell Atlas sur le site chanzuckerberg.com.
Devant l’accroissement des initiatives de santé numérique, les grands acteurs du numérique ont décidé de promouvoir un standard d’interopérabilité des données de santé65. Ce mouvement va dans le sens d’un meilleur partage de toutes les informations et ouvre la voie vers une plus grande efficacité des systèmes de santé. Mark Zuckerberg et sa femme Priscilla Chan ont lancé la Chan Zuckerberg Initiative, qui devrait recevoir 99% de la fortune du fondateur de Facebook (estimée à plus de 40 milliards de dollars), et parmi ses projets figure le Human Cell Atlas qui espère cartographier l’ensemble des cellules du corps humain66.
Les investissements dans la santé numérique
Entre janvier et novembre 2018, quelque 6,8 milliards de dollars ont été investis dans la santé numérique, sur 290 projets.
Le financement de la santé numérique
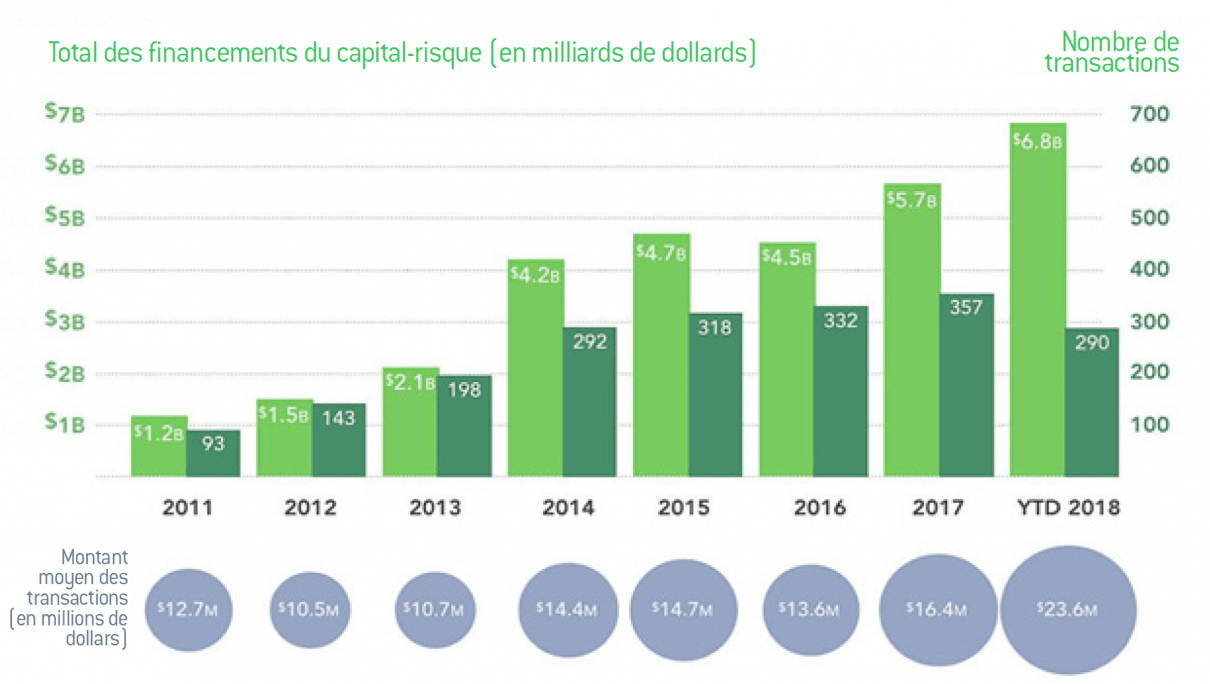
Source :
Rock Health Funding Data Base.
Note : N’inclut que les transactions américaines supérieures à 2 millions de dollars, données jusqu’au 30 septembre 2018.
Données disponibles sur le site americashealthrankings.org.
Voir le site clicktherapeutics.com.
Une ICO est une méthode de levée de fonds. C’est une opération qui consiste à offrir des services prépayés sous forme de jetons, lesquels peuvent être utilisés ou négociés sur une place de marché. Par exemple, si Air France faisait une IPO (Initial Public Offering, introduction en Bourse), elle vendrait des parts dans la compagnie ; si elle faisait une ICO, elle vendrait des miles.
L’année 2018 a marqué un basculement vers le financement de projets supportant les soins à domicile mais dans une intégration avec le milieu hospitalier. Aux États-Unis, 15% des seniors de plus de 65 ans retournent à l’hôpital dans les trente jours suivant leur sortie67, ce qui représente un coût énorme. Il y a beaucoup de potentiel économique dans des systèmes qui empêchent ces réadmissions, donc qui assurent la continuité des soins entre les divers acteurs : hôpitaux, hospices, médecins généralistes, soins à domicile. Cette continuité passe par un système informatique permettant le partage des données médicales et le suivi de l’évolution des patients.
Les thérapies numériques ont aussi le vent en poupe. L’entreprise Pear Therapeutics a reçu 46 millions de dollars en 2018. Akili en a reçu 68 millions (voir infra). D’autres entreprises, comme Virta Health (traitement du Diabète), Hinge Health (problèmes de genoux) ou bien Click Therapeutics (arrêt du tabac, syndromes coronaires, insomnies, etc.), ont également reçu des financements conséquents. Toutes ont en commun le même objectif : l’abandon des médicaments pour traiter certains types de maladie. Les laboratoires pharmaceutiques en sont bien conscients, et mènent souvent des partenariats, voire investissent dans de telles entreprises. Sanofi Ventures a ainsi investi 17 millions de dollars dans Click Therapeutics68.
En sus du capital-risque, les ICO (Initial Coin Offering69) commencent maintenant à intéresser le domaine de la santé. Le site Track IO recense 103 ICO dans ce domaine. Comme souvent dans les ICO, ce sont des systèmes basés sur des blockchains qui sont proposés.
L’intelligence artificielle et la santé
Wang Xiaodong, « AI defeats top doctors in competition », chinadaily.com.cn, 2 juillet 2018.
Voir Khari Johnson, « Baidu Research’s breast cancer detection algorithm outperforms human pathologists », venturebeat.com, 18 juin 2018.
Ahmed Hosny, Chintan Parmar, John Quackenbush, Lawrence H. Schwartz et Hugo J.W.L. Aerts, « Artificial intelligence in radiology », Nature Reviews Cancer, vol. 18, no 8, août 2018, p. 500-510.
Voir le site dermengine.com.
Voir le site skinvision.com.
Voir le site skinio.com.
Luu-Ly Do-Quang, « L’intelligence artificielle plus performante que des médecins dans le diagnostic de maladies respiratoires », ticpharma.com, 24 septembre 2018 .
« Theresa May’s commitment to diagnosing cancers earlier is great news. She’ll need more NHS staff to get there », cancerresearchuk.org, 3 octobre 2018.
Axel, « Détecter les crises cardiaques lors d’appels d’urgence grâce à l’IA », innovant.fr, 17 janvier 2018.
Anne-Carole Bensadon et Juliette Roger, « Enquête sur les circonstances ayant conduit au décès d’une jeune patiente suite aux sollicitations du Samu de Strasbourg le 29 décembre 2017 », Inspection générale des affaires sociales, juin 2018.
Voir « Medical error–the third leading cause of death in the US », soundcloud.com, 2016.
L’IA devient incontournable. De par sa capacité à ingurgiter des millions de données et de par la capacité des algorithmes à faire du deep learning de qualité, les systèmes d’IA71 sont maintenant capables de réaliser des diagnostics médicaux là où des médecins peuvent se tromper. Baidu, en Chine, a développé une IA qui effectue un diagnostic de cancer du sein à partir d’analyse d’images de cellules cancéreuses, avec des taux de succès supérieurs à ceux des pathologistes72.
Dans le domaine de la radiologie, l’IA est ultraperformante. Par exemple, grâce à elle, les cancers du poumon peuvent maintenant être détectés avec plus de précision. Un article récent a recensé les applications de l’IA à la radiologie73 et on peut penser que la profession de radiologue aura grandement intérêt à se réformer afin d’adopter ces outils puissants si elle ne veut pas disparaître.
De manière plus générale, tout ce qui nécessite une analyse d’image, par exemple la dermatologie ou l’ophtalmologie, a énormément progressé grâce à l’IA. On trouve maintenant des applications sur smartphone qui, à partir d’une photo de la peau, peuvent détecter des risques de cancer : DermEngine74, développée par MetaOptima en Australie, SkinVision75, skinIO76, etc. Il faut noter que ces applications sont également destinées aux cabinets médicaux et concourent à soulager le travail des médecins.
On voit même apparaître des concours de diagnostic entre médecins et systèmes d’IA. En juillet 2018, en Chine, une équipe de quinze médecins, venant des plus grands hôpitaux chinois, s’est comparée à un système d’IA développé par un centre de recherche sur les problèmes neurologiques. La compétition portait sur deux sujets : le diagnostic de tumeurs cérébrales et la prédiction de l’expansion d’hématomes dans le cerveau, à partir d’images. Les médecins ont eu raison dans 66% des cas, en trente minutes ; l’IA a eu raison dans 87% des cas, en quinze minutes. Une autre compétition a porté sur le diagnostic de maladies respiratoires. Sur certains types particuliers de maladies, l’IA a eu 100% de succès contre 30 à 70% pour les médecins. Sur d’autres, les médecins ont mieux performé77.
En Grande-Bretagne, la Première ministre britannique Theresa May a annoncé en 2018 un plan de dix ans pour que le ministère de la Santé développe un système d’intelligence artificielle qui permettra de détecter les cancers très en amont, et ainsi de réduire fortement la mortalité78. Le potentiel de l’IA se déploie au-delà de l’analyse d’image. Le Danemark a ainsi mis en place un système d’aide au diagnostic de crise cardiaque pour les répondants d’appels d’urgence : lorsqu’une personne appelle, le système d’IA écoute en temps réel le son de la voix, y compris ses aspects émotionnels, les bruits de fond, et aide l’agent à prendre une décision bien plus rapidement79. Un tel système aurait sûrement permis au Samu de Strasbourg d’éviter une situation comme celle qu’il a connue fin 201780.
IBM est très impliqué dans l’usage de l’IA pour la santé à travers son système Watson. Pour l’instant, en termes de diagnostic, les résultats semblent montrer une égalité avec les médecins. Néanmoins, les systèmes d’IA sont bien plus puissants que les humains pour ingurgiter des pages entières de données. Il semble maintenant acquis que les médecins effectueront de plus en plus leurs diagnostics en utilisant des systèmes d’IA disponibles au travers du réseau. Ceci permettra surtout d’améliorer une situation qui fait l’objet actuellement d’une omerta : les erreurs de diagnostic. Dans un monde de plus en plus complexe et de plus en plus rapide, les personnels médicaux sont soumis à une forte pression. Aux États-Unis, une étude de 201681 parle de 251.000 morts par an suite à des erreurs de diagnostic. C’est la troisième cause de décès, après les problèmes cardiaques (611.000) et les cancers (585.000). D’ailleurs, si le coût d’une consultation généraliste y est si élevé, c’est parce que le médecin doit prendre une assurance qui lui coûte très cher pour éviter les éventuels procès. En France, il est extrêmement difficile d’obtenir des chiffres sur ce sujet. L’arrivée d’outils basés sur l’IA devrait avoir un effet positif, en déchargeant les médecins d’un stress inutile et en leur permettant de mieux faire face à la pression d’un monde complexe.
Une question intéressante porte sur l’importance de l’intuition, ce qu’aucun système d’intelligence artificielle ne sait faire, puisqu’ils sont basés pour l’instant, sur des données du passé. Mais l’intuition n’est-elle pas ce que l’humain sait très bien faire quand il n’y a pas de données disponibles ? On voit peut-être se dessiner le médecin de demain : usage de l’IA lorsque les données sont présentes, combiné avec de l’intuition lorsque les données sont absentes. Ce qu’on constate est qu’il n’y a pas une IA qui résoudra tout, mais des IA qui résoudront des problèmes locaux, basées sur des données contextuelles.
Dans la Russie profonde des XIXe et XXe siècles, lorsque le médecin donnait des médicaments aux moujiks, il arrivait que ceux-ci les mettent derrière une icône religieuse au lieu de les avaler, puis prient, avec, dans certains cas, un résultat à peu près analogue à la prise de médicament. Par ailleurs, des infirmières ont un jour expliqué à un pneumologue de l’université de Nice que ce qu’il disait aux patients était incompréhensible ; il a alors établi un protocole : avec la moitié de ses patients, il se comportait comme d’habitude, avec l’autre moitié il passait du temps à leur expliquer comment fonctionnait le poumon. Au bout de six mois, la seconde catégorie était guérie, alors que la première avait encore des problèmes… Ces deux récits montrent, s’il en était besoin, l’importance de la psychologie et de la présence d’un être humain dans le processus thérapeutique. Ce qui nous amène à aborder un énorme champ de progrès : les thérapies numériques.
Les thérapies numériques
Les problèmes de type Alzheimer, troubles post-traumatiques, autisme, stress, épilepsie, schizophrénie, phobies, bipolarité ainsi que d’addictions (alcool, drogue), enfin d’une manière générale tout ce qui se joue dans le cerveau, que ce soit cognitif ou émotionnel, représentent une part importante de la santé. Les traitements médicamenteux habituels rencontrent souvent le problème de la négation : le cerveau tend à nier que le cerveau a un problème, et donc le médicament n’est plus pris, ce qui entraîne une rechute qui peut être encore plus violente. Un énorme champ de progrès résulte d’approches de type réalité virtuelle ou augmentée, mais aussi de tout ce que le numérique peut apporter, soutenu par des analyses cliniques et par les progrès des neurosciences.
Des entreprises sont déjà bien engagées sur le sujet des thérapies digitales et nous avons montré dans le chapitre consacré au capital-risque, qu’elles avaient reçu de sérieux investissements. Pear Therapeutics développe ainsi un ensemble de thérapies numériques qui suivent toutes un processus rigoureux, allant de la découverte à la validation par la FDA.
Le portefeuille de Pear Therapeutics
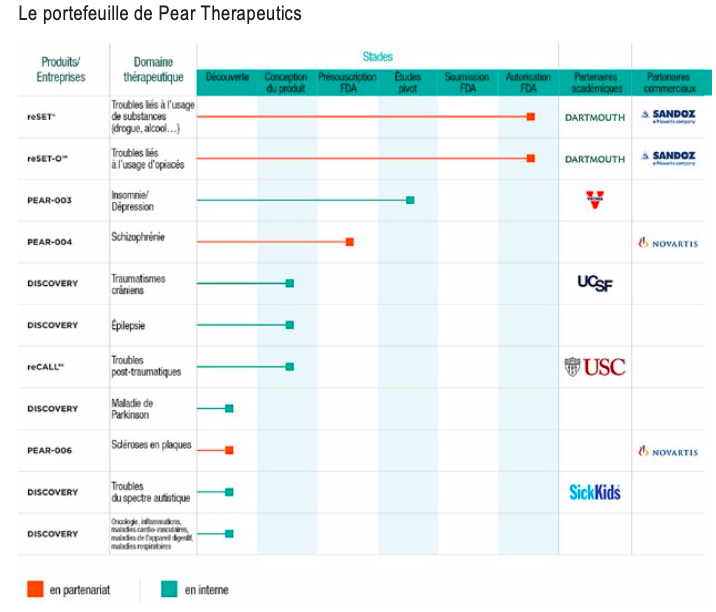
FDA, « FDA permits marketing of mobile medical application for substance use disorder », fda.gov, 14 septembre 2017.
Voir Ben Fidler, « First Video Game Therapy Heads to FDA as Akili Touts ADHD Study Win », xconomy.com, 4 décembre 2017.
Voir Kalpana Srivastava, R.C. Das et S. Chaudhury, « Virtual reality applications in mental health: Challenges and perspectives », Industrial Psychiatry Journal, vol. 23, n° 2, juillet-décembre 2014, p. 83-85.
Voir « Healthcare Gets a Dose of Virtual Reality », digitalhealthtoday.com, 23 mai 2018.
Soshea Leibler, « Cedars-Sinai Study Finds Virtual Reality Therapy Helps Decrease Pain in Hospitalized Patients », cedars-sinai.org, 29 mars 2017.
Voir le site myndvr.com.
Voir le site floreotech.com.
Voir le site mindmaze.com.
On voit deux grandes catégories se dégager : ce qui concerne les addictions et ce qui concerne le neuronal, schizophrénie, épilepsie, syndrome de stress post-traumatique (SSPT), etc. En septembre 2017, l’application reSET, qui permet de traiter les addictions fortes à certaines substances (alcool, marijuana, cocaïne), a été la première thérapie numérique à être agréée par la FDA82, sur la base d’études cliniques qui en ont démontré la pertinence. Akili développe des thérapies numériques sur des sujets comme la dépression, l’autisme ou la sclérose multiple. La société a développé, entre autres, un jeu vidéo, en cours d’agrément par la FDA, qui permet de réduire les troubles du déficit de l’attention83. Elle vient également de passer un partenariat avec le laboratoire Neuroscape, de l’université de Californie, dirigé par Adam Gazzaley, afin de développer d’autres jeux basés sur une analyse scientifique de ce qui se passe dans le cerveau lors de séances de jeux vidéo, ce qui est la spécialité de ce laboratoire. La réalité virtuelle a déjà fait ses preuves dans plusieurs domaines, et ce depuis quelques années, notamment dans le domaine des problèmes mentaux84.
La réalité virtuelle en médecine a plusieurs usages : la simulation (plutôt utilisée en chirurgie, le médecin étant celui qui porte les lunettes), le traitement de certains stress cognitifs, et l’interaction (plutôt utilisée dans la médecine comportementale, le patient étant alors celui qui porte les lunettes)85. Une étude clinique a montré que la réalité virtuelle pouvait aider à réduire la douleur de patients hospitalisés86. Il leur était projeté des images de lieux naturels reposants, comme des baleines dans l’océan ou bien des cols au-dessus de l’Islande, et l’étude a montré que des images fixes pouvaient avoir le même effet, mais à moindre dose. Il se pourrait que l’immersion dans un monde virtuel soit une forme d’hypnose.
Dans le champ de la réalité virtuelle, nous trouvons des startups comme MyndVR87 qui s’intéresse aux seniors ; Floreo88, qui s’intéresse à l’autisme ; VRHealth89, qui s’intéresse à tout ce qui concerne la douleur ; VisitU90, qui offre aux patients des hôpitaux une manière de rester en contact avec leur famille ; MindMaze91, qui leur permet de sentir leur corps au travers d’un monde virtuel ; ou encore Mentia92, qui apporte du bien-être aux personnes atteintes de la maladie d’Alzheimer en leur proposant des thérapies dans un monde virtuel disponible sur une tablette, soulageant ainsi le difficile travail de l’accompagnant. Il y a beaucoup d’études qui montrent l’impact positif de la réalité virtuelle ou des mondes virtuels sur ces problèmes neurocognitifs. La prochaine étape consiste à les transformer en usages acceptables par les accompagnants.
Le patient va-t-il prendre la main ?
Voir le site patientslikeme.com.
Voir le site openresearchexchange.com.
Voir le site mdsave.com.
Voir le site sedera.com.
Voir le site carenity.com.
Voir le site mindmeister.com.
L’un des effets d’Internet est de donner plus de pouvoirs à des systèmes basés sur la famille et sur la communauté. Dans le domaine de la santé, le patient va de plus en plus prendre la main. Cela a déjà commencé dans les années 2000, avec l’explosion des forums de discussions et des réseaux sociaux. C’est en 2004 qu’a été lancé PatientsLikeMe93, avec l’objectif de partager des informations entre malades. Aujourd’hui, c’est une plateforme de près de 650.000 membres, qui partagent des informations autour de 2.800 maladies. C’est aussi une plateforme, Open Research Exchange94, qui permet de faire des essais cliniques beaucoup plus rapidement que l’institution hospitalière ne sait le faire. Elle est ouverte aux chercheurs et a généré plus d’une centaine d’articles dans des revues scientifiques. Une autre plateforme, MDsave95, permet aux fournisseurs de santé de créer des forfaits (bundles) de services selon des tarifs négociés, et aux patients de comparer les différents prix pratiqués dans une certaine zone géographique. Cette plateforme permet aux plus démunis et à ceux qui ne sont pas assurés d’accéder à des soins. MDSave a levé plus de 26 millions de dollars et connaît une croissance de 20% par mois. Enfin, la plateforme Sedera96 est un véritable modèle communautaire, où les membres mettent en commun leur argent pour se créer une assurance santé entre pairs, retrouvant le sens premier de ce qu’est une mutuelle. En France, le réseau social Carenity97 regroupe 165.000 membres et a évalué plus de 140.000 traitements. Un diagramme provenant de la thèse d’un pharmacien donne une idée de tous les réseaux sociaux de patients dans le monde francophone98.
Ces sites, même s’ils connaissent une forte croissance, sont en deçà du mouvement à venir. Ce que le numérique permet en 2018 est de projeter notre corps dans un système de données qui sont maintenant captables en temps réel, et de les transformer en informations qui se confrontent à des expertises distribuées, dans le but non seulement de guérir mais aussi de prévenir des maladies à venir.
Vers notre double numérique
Tom Abate, « Stanford-led team simulates how Alzheimer’s disease spreads through the brain », stanford.edu, 12 octobre 2018.
Voir le site stemonix.com.
Dans le monde industriel, les objets complexes sont maintenant conçus de manière numérique avant d’exister sous forme physique. Le Boeing 777 a été le premier avion conçu entièrement par ordinateur et a volé virtuellement de nombreuses fois avant son premier vol réel. Les bâtiments modernes ont de plus en plus souvent leur équivalent sous forme d’une maquette numérique et toute modification est testée d’abord sur celle-ci.
Si l’on analyse les grandes tendances de la santé numérique, on voit les prémices de l’équivalent pour les êtres humains :
- la génomique permet de séquencer notre ADN, et donc de faire de la médecine de précision ;
- les capteurs connectés permettent de saisir des données en temps réel, donc de créer l’historique de nos indicateurs de santé et de bien-être ;
- les systèmes d’IA permettent de faire des diagnostics de plus en plus précis ;
- l’interopérabilité des données de santé est en marche.
Nous pouvons alors imaginer le futur suivant : nous aurons tous notre double numérique dans le cloud, qui contiendra l’ensemble de nos informations personnelles, allant de notre ADN à notre parcours de santé, nos habitudes de vie, nos maladies et nos guérisons. Nous alimenterons en temps réel ce double numérique à l’aide de capteurs connectés ; ce double contiendra donc notre historique de santé et de bien-être.
Les avantages seront les suivants :
- les urgences seront mieux traitées, puisque ce double numérique contiendra toutes les informations nécessaires, toujours actualisées et accessibles facilement ;
- la prédiction pourra être plus précise, car centrée sur un individu et pas sur une classe d’individus ;
- la médecine de précision sera facilitée ;
- l’amélioration des systèmes d’intelligence artificielle permettra de réaliser de meilleurs diagnostics, car les données seront toujours présentes et accessibles ;
- tout traitement pourra être d’abord testé sur notre double numérique avant de l’être sur notre propre personne.
Il existe déjà de multiples simulations d’évolution de maladies. Récemment, une équipe de chercheurs de Stanford a mis au point une simulation montrant l’évolution de trois maladies neurodégénératives99. On pourrait imaginer ce genre de simulation non pas sur un modèle générique, mais sur chaque double numérique individuel.
Dans le domaine analogique, une entreprise, Stemonix100, a développé un protocole intéressant, qui consiste à prélever certaines cellules et à tester les traitements sur ces cellules in vitro pour en voir les effets, avant de les tester sur des patients. On pourrait imaginer la version numérique, mais au lieu d’avoir un ensemble de données génériques, celles-ci seraient spécifiques à chaque individu.
La question importante est, bien entendu, de savoir dans quel cloud se trouvera ce double numérique. Ce n’est pas par hasard si toutes les grandes manœuvres industrielles portent actuellement sur le contrôle de nos informations de santé, que ce soit notre génome ou la captation de nos informations de santé. Sur ce plan, trois sociétés sont à considérer, étant probablement les plus avancées au monde : la chinoise iCarbonX et les américaines Verily et Veritas Genetics, qui toutes deux intègrent la génomique, l’IA et le cloud. Les États-Unis et la Chine sont incontestablement les leaders du mouvement de la génomique, et donc au centre de la santé numérique de demain. Le reste du monde a déjà pris beaucoup de retard. La France devrait accélérer son programme génomique, le rendre plus transparent et, surtout, s’intéresser à la médecine préventive pour a minima ne pas être en dehors de la course.
La crise de confiance dans les institutions, qui caractérise ce début du troisième millénaire, devrait s’accompagner d’une prise en main de ce double numérique par les individus. Dans ce sens, la blockchain pourrait être l’élément technologique qui permettra de garantir la confiance sur ce double. Entre, d’une part, des systèmes de santé traditionnels, encore très basés sur une vision technologique et centrés sur le remboursement des soins, et, d’autre part, des systèmes promouvant le bien-être mais ignorant les données de santé, la santé numérique va permettre de transformer une vision systémique et informationnelle du corps humain en une promesse de bien-être et, surtout, va donner au patient la capacité de prendre le contrôle sur sa santé via ce double numérique, à condition, bien entendu, qu’il le souhaite.













Aucun commentaire.